Advances in Clinical Medicine
Vol.
11
No.
10
(
2021
), Article ID:
45804
,
6
pages
10.12677/ACM.2021.1110666
子宫带蒂肌瘤伴退行性改变似卵巢恶性肿瘤病例分析
冯娟,宋飞,牛尧,李晓勇,王渠源
吉林大学第二医院,吉林 长春
收稿日期:2021年9月13日;录用日期:2021年10月6日;发布日期:2021年10月18日

摘要
对本院收治的疑似卵巢恶性肿瘤的2例带蒂肌瘤患者的临床病例进行回顾性分析,入院时肿瘤标志物CA125有不同程度地升高。此2例患者自觉腹部包块就诊,入院完善相关检验检查,无明显禁忌行开腹探查术,术中可见肿物体积大,有包膜,血运丰富,宽蒂连接于子宫;术后病理诊断为子宫平滑肌瘤。术后1个月CA125恢复正常,随访5个月未见复发。结合文献报道,具有退行性改变的肌瘤可模仿卵巢恶性肿瘤的生物特征。当患者有盆腔肿块、腹水和CA125水平升高时,除了卵巢癌或其他类型的盆腔良性实体卵巢肿瘤外,还有可能是带蒂伴退行性变的肌瘤。
关键词
子宫带蒂肌瘤,肌瘤退行性变,卵巢恶性肿瘤,CA125

Case Analysis of Uterine Pedicled Myoma Degeneration Mimicking Ovarian Malignancy
Juan Feng, Fei Song, Yao Niu, Xiaoyong Li, Quyuan Wang
The Second Hospital of Jilin University, Changchun Jilin
Received: Sep. 13th, 2021; accepted: Oct. 6th, 2021; published: Oct. 18th, 2021

ABSTRACT
The clinical cases of 2 patients with pedicled myoma with suspected nest malignant tumor in our hospital were analyzed retrospectively. The tumor marker CA125 increased in varying degrees at admission. The 2 patients were treated with abdominal mass consciously, and the relevant tests were improved after admission. Open exploration was performed without obvious contraindications. During the operation, the tumor volume was large, with capsule, rich blood supply and wide pedicle connected to the uterus; postoperative pathological diagnosis was uterine leiomyoma. CA125 returned to normal 1 month after operation, and there was no recurrence after 5 months of follow-up. Combined with literature reports, myomas with degenerative changes can mimic the biological characteristics of ovarian malignant tumors. When patients have pelvic masses, ascites and elevated CA125 levels, in addition to ovarian cancer or other types of pelvic benign solid ovarian tumors, they may have pedicled myomas with degenerative changes.
Keywords:Uterine Pedicled Myoma, Myoma Degeneration, Ovarian Malignancy, CA125

Copyright © 2021 by author(s) and Hans Publishers Inc.
This work is licensed under the Creative Commons Attribution International License (CC BY 4.0).
http://creativecommons.org/licenses/by/4.0/


1. 前言
子宫平滑肌瘤是女性最常见的良性肿瘤。育龄期女性20%~40%可发生子宫肌瘤,因月经过多或不规则出血,腹部包块、肌瘤体积过大压迫邻近器官、不孕不育、流产或分娩过程中出现的问题而就诊于医院,进而被发现。根据症状体征及辅助检查,子宫肌瘤很容易被临床诊断,但是,子宫肌瘤可通过退行性改变而改变,这可能会导致肿瘤的误诊。我院报道了2例子宫肌瘤误诊为卵巢恶性肿瘤的病例。
2. 病例报道
[病例1] 患者,女,50岁。因“右下腹钝痛1月余入院”。平素月经规律,14岁 5天/28~30天,经量中,无痛经,无血块。既往体健,否认心、肝、肾疾病,无手术、外伤史。1年前患者开始出现无诱因右下腹隐痛,偶发,休息后可缓解,于当地医院行妇科超声未见明显异常,后未进一步诊治。1月前晨起无诱因发生右下腹钝痛,自述排尿后疼痛可缓解,无排尿困难。于当地医院行妇科超声:右侧附件区可见10.72 * 9.06 cm中等回声肿物,边界清楚,左侧附件区未见明显异常,Douglas腔可见3.14 * 0.85不规则液性暗区,诊断提示:右侧附件肿物;余检验检查未做。患者为求进一步诊治就诊于我院,查体:右下腹可扪及一大小约11.0 * 9.0 cm的包块,质硬,活动度差,有压痛及反跳痛。妇科超声:盆腔正中可见11.8 * 8.6 cm的不均质回声,形态规则,界限清楚,双卵巢未探及,盆液5.2 cm,诊断提示:盆腔实性包块。肿瘤标志物:CA125 184.10 U/ml。盆腔核磁提示:盆腔腹膜内间隙占位性病变,考虑卵巢来源性索间质肿瘤可能性大;盆腔积液。根据患者的症状体征及辅助检查高度怀疑卵巢恶性肿瘤。入院完善检验检查后蒂4天在全麻下行开腹探查术。术中可见:腹腔内有红色血性积液约300 ml,抽腹水后探查盆腹腔无粘连,大网膜、肠管表面未见明显转移灶,盆腔淋巴结无肿大。子宫正常大,形态规则,双侧附件区未见明显异常。子宫前壁可见一大小约11.0 * 10.0 * 10.0 cm3的实性肿物(见图1),质略软,有宽约3 cm的蒂部连于子宫前壁,蒂部血运丰富,肿物前表面可见直径约4 cm的破溃面,表面可见较多新鲜活动性出血。完整切除前壁肿物,切除肿物送术中快速病理。冰冻切片提示:(子宫)梭形细胞肿瘤,考虑为平滑肌瘤,伴显著水肿变性及出血。考虑患者无生育要求结合患者及家属的意愿,行全子宫 + 双侧输卵管卵巢切除术。手术过程顺利。大体标本组织切片见图2,术后常规病例回报:(子宫)平滑肌瘤,见有水肿变性及出血,部分细胞呈上皮样,内见较多淋巴细胞浸润。免疫组化:ER (+)、PR (+)、SAM (+)、Desmin (+)、H-Caldesmon (+)、Ki67 (阳性率5%)、P16 (少量+)、P53 (阳性率20%)。术后1个月复查CA125降至43.10 U/ml,妇科超声未见明显异常。术后2个月CA125恢复至正常。现随访已有5个月未见复发。
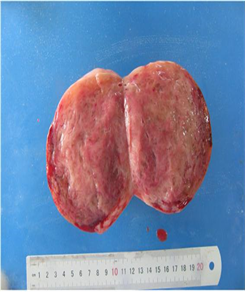
Figure 1. Gross specimen of case 1
图1. 病例1大体标本
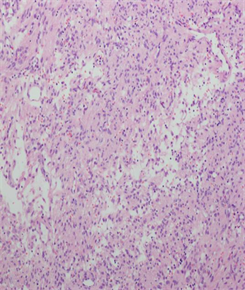
Figure 2. Tissue section of case 1
图2. 病例1组织切片
[病例2] 患者,女,30岁。因“体检发现盆腔肿物11天”入院。平素月经规律,13岁 5/天23天,经量中,有痛经,无血块。患者自述16天前触及下腹包块,于当地医院就诊查妇科超声:右卵巢大小约2.9 * 2.3 cm,内可见无回声,大小约1.9 * 1.8 cm。子宫直肠窝见液性暗区,深度1.3 cm,于子宫左后方可见一混合回声包块,大小约22.7 * 19.4 * 10.3 cm3边界不清,形态不规则,其内可见丰富血流信号。诊断:盆腔巨大混合回声包块。盆腔平扫:下腹部至盆腔巨大囊性实性占位,盆腔积液。肿瘤标志物:CA125 300.74,CA199 39.38。医生建议住院手术,患者因自身原因未入院治疗。今为求进一步诊治就诊于我院,入院复查三维彩超:子宫后方见8.9 * 9.1 cm的不均质低回声,形态尚规则,界限尚清,内见分割,可见血流信号。CA125 334.40 U/ml,CA 199 60.76 U/ml。入院后第3天给予全麻下行子宫病损切除术。术中可见:腹腔黄色腹水200 ml,大网膜与肿物粘连,钝性分离粘连组织,可见子宫正常大,子宫左后壁可见一大小约20 * 15 * 15 cm3的囊实性肿物(见图3),质略软,有宽蒂连接于子宫后壁,蒂宽约5 cm,蒂部血运丰富。肿物表面颜色部分呈红褐色,部分呈灰白色。完整切除后壁肿物,切除肿物及腹水送术中快速病理。快速病理回报:(子宫)梭形细胞间叶源性肿瘤,形态符合平滑肌源性肿瘤,细胞有异型性,良性或交界性肿瘤可能性大。患者及家属保留子宫愿望强烈,行子宫病损切除术。大体组织切片见图4,术后常规病理回报:(子宫)结合形态学特征及免疫组化染色结果支持平滑肌瘤,细胞较丰富,见有水肿变形及梗死,见有陈旧性出血。免疫组化染色结果:ER (+)、PR (+)、SAM (+)、Desmin (+)、H-Caldesmon (+)、Ki67 (阳性率5%)、P16 (少量+)、P53 (阳性率20%)。(腹腔积液)送检标本内见较多间皮细胞、淋巴细胞及少量嗜细胞,未见恶性细胞。术后复查肿瘤标志物:CA125 148.20 U/ml,CA199 21.93 U/ml。术后1个月复查肿瘤标志物:CA125 35.4 U/ml,妇科超声未见明显异常。现已随访5个月未见复发。
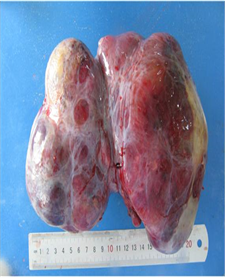
Figure 3. General picture of case 2
图3. 病例2大体图片
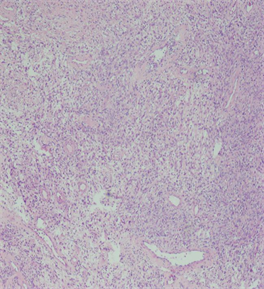
Figure 4. Tissue section of case 2
图4. 病例2组织切片
3. 讨论
子宫平滑肌瘤是女性最常见的盆腔良性肿瘤,临床易诊断。肌瘤的血供一般来源于子宫动脉,肌瘤过大可致血供不足,易发生透明变性、囊性变、黏液样变性、红色变性、钙化及坏死等,其中以透明变性最多见 [1] [2]。囊变是透明变性的晚期,约4%的肌瘤出现囊性变性 [2]。而水肿变性是肿瘤的引流静脉机械性阻塞,当水肿范围足够大时称之为水肿变性,水肿变性可致肿瘤快速增大 [3]。若同时合并多种性质退行性改变,影像学表现多不典型,就会引起诊断上的困难。
根据位置,肌瘤可分为粘膜下型、壁内型或浆膜下型,浆膜下肌瘤一般是带蒂的,若带蒂肌瘤体积巨大且并发变性,同时合并有肿瘤标志物改变,临床很可能误诊为卵巢肿瘤。肌瘤的病因尚不清楚。目前已知性激素可以通过增加生长因子的表达和抑制细胞凋亡来刺激肌瘤的生长。巨大的子宫肌瘤会导致疼痛、便秘、尿频和月经出血,还可能导致不孕、流产和/或早产 [4]。多数患者因以上症状而就诊,少数患者因无症状包块就诊。
盆腔包块患者的首选检查为超声检查,它具有非侵入性、低成本等优点。肌瘤的相对回声取决于纤维组织和平滑肌的比例、退变的程度和营养不良钙化的存在。典型肌瘤超声表现为实性低回声,包膜完整。根据纤维组织的数量、钙化或坏死的不同,其回声程度也有不同的变化。但超声易受肠腔气体干扰和场强影响,对肿瘤与邻近组织位置关系及盆腔转移判断存在局限性 [5]。盆腔CT检查具有扫描时间快、图像清晰等优点。CT对肌瘤钙化或坏死,可将其与健康的子宫肌层区分开来。但是当盆腔内肿块过大时压迫周围脏器或发生移位,通过组织结构、成分和生长方式对肿瘤进行定位准确率就变得较低 [6]。MRI可以确定子宫和卵巢的解剖结构,但伴有囊性和水样变性的平滑肌瘤的MRI表现与卵巢恶性肿瘤相似,卵巢肿瘤患者可能会出现术前血清CA125升高。因此,对于此类患者术前很有可能误诊为卵巢恶性肿瘤。磁共振成像是检测和定位平滑肌瘤最准确的成像技术。退行性平滑肌瘤可以有不同的表现。退行性肌瘤由于坏死、梗死和囊性改变可快速增长。在我们的病例中,结合磁共振成像表现,结合病变的增长速度,考虑肿物恶性的可能性更大。
于我院报道的2例浆膜下带蒂肌瘤均因发现下腹包块就诊,入院时肿瘤标志物CA125有不同程度的升高。入院完善相关检验检查,无明显禁忌行开腹探查术,术中可见肿物体积大,有包膜,血运丰富,宽蒂连接于子宫;术后病理诊断为子宫平滑肌瘤。肿物均有不同程度的水肿变形及出血梗死。本院2例病例术前不能明确肿物性质,主要是腹部包块短期内迅速增大,卵巢肿瘤标志物可见不同程度升高,影像学检查也并不能协助确定肿物性质。
CA125是一种来源于体腔上皮细胞的表面抗原,体液中CA125浓度升高,主要是由于富含CA125的组织异常增生所致。CA125是一种肿瘤标志物,全称是糖类抗原CA125,是一种糖蛋白,之所以说糖类抗原CA125是一种肿瘤标志物,是因为糖类抗原CA125不存在于正常的卵巢组织中,只存在胚胎组织以及癌症患者的血清中。卵巢癌CA125升高主要是由于恶变的卵巢上皮获得了分泌CA125的能力,大量的癌细胞产生过多CA125所致。然而,子宫内膜异位症、盆腔炎性疾病、卵巢良性肿瘤甚至子宫肌瘤,都会导致CA125水平升高,多是在病理状况下,破坏了本来就可产生CA125的正常组织(比如腹膜),CA125入血所致。既往误诊为卵巢肿瘤的临床病例中,有6例子宫肌瘤术前检测肿瘤标志物CA125数值高 [7] - [12],这些病例的共同点是浆膜下、囊状和带蒂子宫肌瘤,CAI25的升高原因可能与生化因素、巨大肿物的机械灌注、大量腹水对腹腔内压力有关 [13]。
我们提供的病例已获得患者及家属知情同意,共同点为术前高度怀疑卵巢肿瘤。我们回顾了与本病例相似的卵巢肿瘤样子宫肌瘤,几乎所有的病例都是浆膜下、退行性变和带蒂子宫肌瘤。具有退行性改变的肌瘤可模仿卵巢恶性肿瘤的生物特征。当患者有盆腔肿块、腹水和CA125水平升高时,除了卵巢癌或其他类型的盆腔良性实体卵巢肿瘤外,还有可能是带蒂伴退行性变的肌瘤。
文章引用
冯 娟,宋 飞,牛 尧,李晓勇,王渠源. 子宫带蒂肌瘤伴退行性改变似卵巢恶性肿瘤病例分析
Case Analysis of Uterine Pedicled Myoma Degeneration Mimicking Ovarian Malignancy[J]. 临床医学进展, 2021, 11(10): 4537-4542. https://doi.org/10.12677/ACM.2021.1110666
参考文献
- 1. Rosai, J. (2011) Rosai and Ackerman’s Surgical Pathology, Vol. 2. 10th Edition, Mosby, London, 1510-1511.
- 2. DeMulder, D. and Ascher, S.M. (2018) Uterine Leiomyosarcoma: Can MRI Differentiate Leiomyosarcoma from Benign Leiomyoma before Treatment? American Journal of Roentgenology, 211, 1405-1415. https://doi.org/10.2214/AJR.17.19234
- 3. Patil, A.R., Nikoor, S. and Padilu, R. (2018) Hydropic Degeneration of Leiomyoma in Nongravid Uterus: The “Split Fiber” Sign on Magnetic Resonance Imaging. Indian Journal of Radiology and Imaging, 28, 182-186. https://doi.org/10.4103/ijri.IJRI_214_17
- 4. Aydin, S., Eris, S., Yalc, Y., et al. (2013) A Giant Cystic Leiomyoma Mimicking an Ovarian Malignancy. International Journal of Surgery Case Reports, 4, 1010-1012. https://doi.org/10.1016/j.ijscr.2013.08.018
- 5. 刘荣玮, 任苓, 叶军, 等. 表现为盆腔巨大肿块的前列腺癌超声表现1例[J]. 中华超声影像学杂志, 2018, 27(10): 913.
- 6. Xing, X.P., Chen, W.Y., Chen, Y., et al. (2017) Severe Diarrhea Associated with Ganglioneuromatosis in Elderly: Report of a Case. Chinese Journal of Pathology, 46, 863-864.
- 7. Jao, M.S., Huang, K.G., Jung, S.M. and Hwang, L.L. (2007) Postmenopausal Uterine Leiomyoma with Hemorrhagic Cystic Degeneration Mimicking Ovarian Malignancy. Taiwanese Journal of Obstetrics and Gynecology, 46, 431-434. https://doi.org/10.1016/S1028-4559(08)60018-2
- 8. Takai, H., Tani, H. and Matsushita, H. (2013) Rupture of a Degenerated Uterine Fibroid as a Cause of Acute Abdomen: A Case Report. Journal of Reproductive Medicine, 58, 72-74.
- 9. Gajewska, M., Kosinska-Kaczynska, K., Marczewska, J. and Kaminski, P. (2013) Huge Uterine Leiomyoma with Degenerative Changes Mimicking Ovarian Carcinoma—A Case Report. Ginekologia Polska, 84, 147-150. https://doi.org/10.17772/gp/1556
- 10. Hacivelioglu, S. and Erkanli, S. (2014) A Large Pedunculated Leiomyoma with Two-Sided Cystic Degenerations Mimicking a Bilateral Ovarian Malignancy: A Case Report. European Journal of Gynaecological Oncology, 35, 192-194.
- 11. Karaman, E., Cim, N., Bulut, G., Elci, G., Andic, E., Tekin, M., et al. (2015) A Case of Giant Uterine Lipoleiomyoma Simulating Malignancy. Case Reports in Obstetrics and Gynecology, 2015, 926961. https://doi.org/10.1155/2015/926961
- 12. Sharma, P., Zaheer, S., Yadav, A.K. and Mandal, A.K. (2016) Massive Broad Ligament Cellular Leiomyoma with Cystic Change: A Diagnostic Dilemma. Journal of Clinical and Diagnostic Research, 10, ED01-ED02. https://doi.org/10.7860/JCDR/2016/16878.7537
- 13. Ghamande, S.A., Eleonu, B. and Hamid, A.M. (1996) High Levels of CA-125 in a Case of a Parasitic Leiomyoma Presenting as an Abdominal Mass. Gynecologic Oncology, 61, 297-298. https://doi.org/10.1006/gyno.1996.0144