 Medical Diagnosis 医学诊断, 2012, 2, 17-21 http://dx.doi.org/10.12677/md.2012.23004 Published Online September 2012 (http://www.hanspub.org/journal/md.html) CD10–MUM1+Follicular Lymphoma: A Case Report and Review of the Literature* Yi-X iong Liu, Ying Guo# State Key Laboratory of Cancer Biology, Department of Pathology, Xijing Hospital, Fourth Military Medical University, Xi’an Email: #guoying@fmmu.edu.cn Received: Jun 21st, 2012; revised: Jul. 11th, 2012; accepted: Jul. 20th, 2012 Abstract: Objective: In order to make definate diagnosis to an old patient with multiple lymph-node enlargement in the area of groin and submaxilla we made morphology and molecularbiology study. Methods: We carried out slice cut- ting from formalin fixed paraffin embedded tissue, then make HE and immunostaining. After that Fluorescence in situ hybridization (FISH) was performed to detect genetic abnormalities. Results: Immunostaining: CD20(+), PAX-5(+), BCL-2(+), Mum1(+), Bcl-6 weak(+), CD10(–), CD23(+), CD21(+), CD43(–), CyclinD1(–), Ki67 index was about 50%. FISH: IgH/BCL2 translocation (+), BCL6 translocation (–). Conclusion: The case we are intruducing here belongs to the rare subtype of follicular lymphoma which chracterized by MUM1(+) CD10(–) immunostaining marker. The pa- thology diagnosis is follicular lymphoma (MUM1(+) CD10(–)) (80%) with diffuse area(20%), degree: 3b. The progno- sis of this kind of follicular lymphoma is not good and should be treated as aggressive B cell lymphoma. Keywords: Follicular Lymphoma; Immnophenotype; CD10; MUM1; Subtype CD10–MUM1+滤泡性淋巴瘤一例及文献学习* 刘一雄,郭 英# 国家肿瘤生物学重点实验室,第四军医大学病理学与病理生理学教研室,西京医院病理科,西安 Email: #guoying@fmmu.edu.cn 收稿日期:2012 年6月21 日;修回日期:2012年7月11 日;录用日期:2012 年7月20 日 摘 要:目的:我院会诊一例外院无明确诊断、外周淋巴结肿大的老年患者,为明确诊断特做形态学、免疫组 化及分子遗传学检测。方法:常规对福尔马林固定、石蜡包埋的淋巴结组织切片,做HE、免疫组化染色及荧光 原位杂交实验。结果:免疫组化结果:瘤细胞 CD20(+)、PAX-5(+)、BCL-2(+)、Mum1(+)、Bcl-6 弱(+)、CD10 (–) 、 CD23(+)、CD21( +) 、CD43(–)、Cyclin D1(–),Ki67 增殖指数约 50%。原位荧光杂交结果:IgH/BCL2 易位(+), BCL6 易位(–)。结论:本文介绍的滤泡性淋巴瘤病例符合较为少见的MUM1(+) CD10(–)滤泡性淋巴瘤亚型(80%) 伴有弥漫性大B细胞淋巴瘤区域(20%),分级为3级b,据报道其预后较差,应当视作侵袭性淋巴瘤治疗。 关键词:滤泡性淋巴瘤;免疫表型;CD10;MUM1;亚型 1. 引言 滤泡性淋巴瘤是成人最常见的 B细胞惰性淋巴 瘤,其典型的免疫表型为 CD10+MUM1−,然而存 在一种少见的亚型其免疫表型与典型的滤泡性淋巴 瘤正好相反,表现为 CD10−MUM1+,它多发生于老 年人,不常具有滤泡性淋巴瘤特征性的 BCL2 易位, 并且常伴有弥漫性大B细胞淋巴瘤区域,临床预后差 [1]。本文介绍一位老年患者符合这一少见亚型的形态 学、免疫表型特征。因其少见,免疫表型独特,容易 *项目基金:陕西省自然科学基金资助(No.S2009JC923)。 #通讯作者。 Copyright © 2012 Hanspub 17  CD10–MUM1+滤泡性淋巴瘤一例及文献学习 引起误诊,特做文献回顾,希望引起重视。 2. 临床资料 患者,男,67岁,主因发现腹股沟及腋窝淋巴结 肿大一周于当地医院就诊,原单位病理诊断为(腹股沟) 淋巴结淋巴组织增生,不能排除淋巴瘤,建议去上级 医院会诊。为进一步确诊来我院会诊。原单位颈部彩 色超声所见:右侧颌下可见多个低回声结节,最大的 大小约 2.6 cm × 1.7 cm,边界清晰,包膜完整,周边 呈低回声,中央呈略强回声,彩色多普勒血流成像 (CDFI):其内可见血流信号。检查结论:右侧颌下多 发低回声结节,考虑肿大淋巴结,建议进一步检查。 外周血检查未见异常。 3. 病理检查 3.1. 镜检 淋巴结结构破坏,中到大型中心母细胞样淋巴样 细胞呈模糊的结节样或弥漫分布,细胞核空泡状,可 见核分裂象(图1,Figure 1)。 3.2. 免疫组化结果 应用 Dako Envision两步法[2]检测本病例的免疫 学标志,结果(图2,Figure 2):瘤细胞 CD20(+) , PAX-5(+),BCL-2(+),Mum1(+),Bcl-6 弱(+),CD 10 (–), CD23(+),CD21(+) ,CD43(–),CyclinD1(–),Ki67 增 殖指数约 50%(Figure 2a, b, c, d, e, f)。 Figure 1. HE staining × 100 图1. HE染色 × 100 (a) (b) (c) (d) Copyright © 2012 Hanspub 18 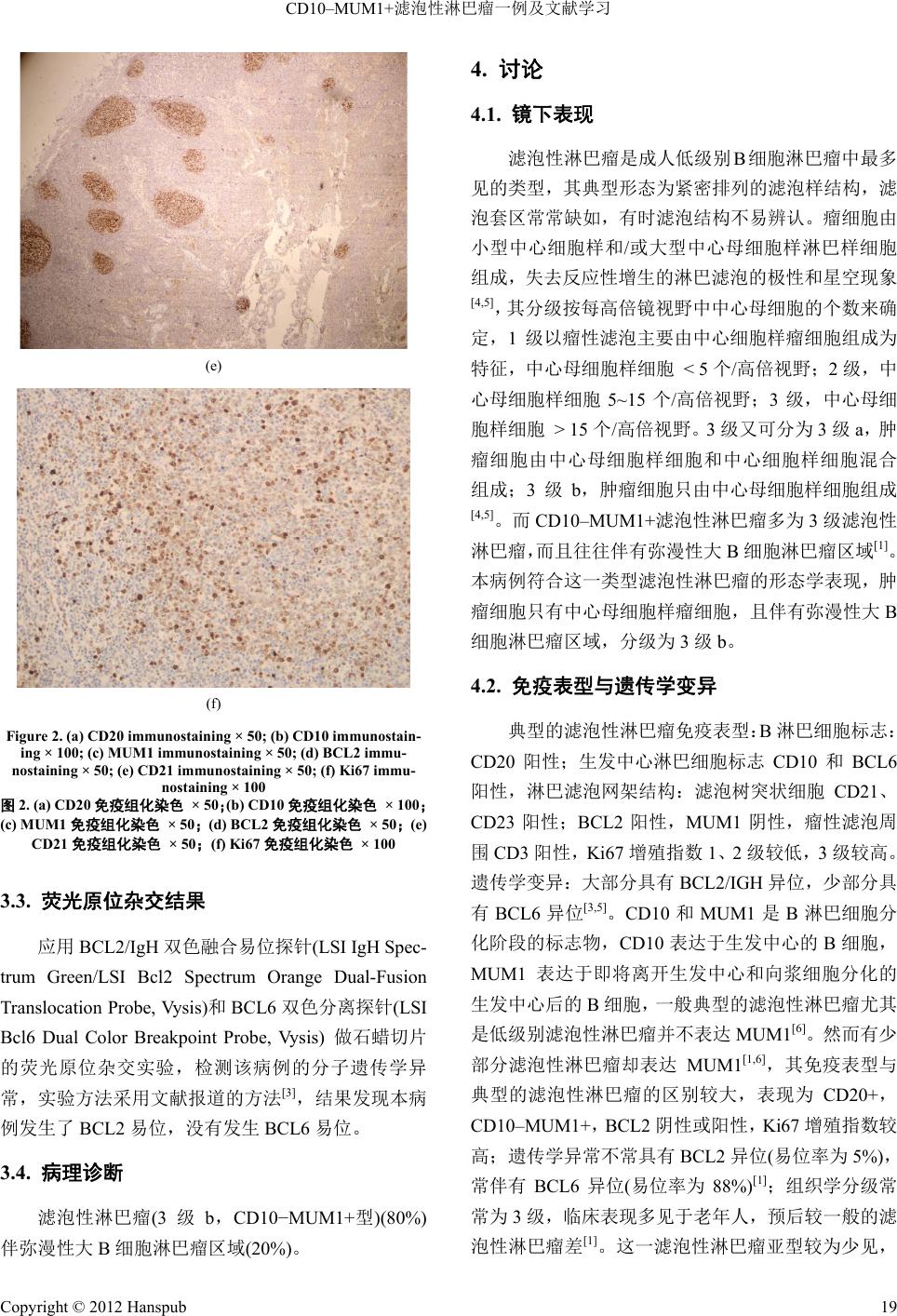 CD10–MUM1+滤泡性淋巴瘤一例及文献学习 (e) (f) Figure 2. (a) CD20 immunostaining × 50; (b) CD10 immunostain- ing × 100; (c) MUM1 immunostaining × 50; (d) BCL2 immu- nostaining × 50; (e) CD21 immunostaining × 50; (f) Ki67 immu- nostaining × 100 图2. (a) CD20免疫组化染色 × 50;(b) CD10免疫组化染色 × 100; (c) MUM1免疫组化染色 × 50;(d) BCL2免疫组化染色 × 50;(e) CD21免疫组化染色 × 50;(f) Ki67免疫组化染色 × 100 3.3. 荧光原位杂交结果 应用 BCL2/IgH 双色融合易位探针(LSI IgH Spec- trum Green/LSI Bcl2 Spectrum Orange Dual-Fusion Translocation Probe, Vysis)和BCL6 双色分离探针(LSI Bcl6 Dual Color Breakpoint Probe, Vysis) 做石蜡切片 的荧光原位杂交实验,检测该病例的分子遗传学异 常,实验方法采用文献报道的方法[3],结果发现本病 例发生了 BCL2易位,没有发生BCL6 易位。 3.4. 病理诊断 滤泡性淋巴瘤(3 级b,CD10−MU M1 +型)(80%) 伴弥漫性大B细胞淋巴瘤区域(20%)。 4. 讨论 4.1. 镜下表现 滤泡性淋巴瘤是成人低级别 B细胞淋巴瘤中最多 见的类型,其典型形态为紧密排列的滤泡样结构,滤 泡套区常常缺如,有时滤泡结构不易辨认。瘤细胞由 小型中心细胞样和/或大型中心母细胞样淋巴样细胞 组成,失去反应性增生的淋巴滤泡的极性和星空现象 [4,5],其分级按每高倍镜视野中中心母细胞的个数来确 定,1级以瘤性滤泡主要由中心细胞样瘤细胞组成为 特征,中心母细胞样细胞 < 5个/高倍视野;2级,中 心母细胞样细胞 5~15 个/高倍视野;3级,中心母细 胞样细胞 > 15个/高倍视野。3级又可分为 3级a,肿 瘤细胞由中心母细胞样细胞和中心细胞样细胞混合 组成;3级b,肿瘤细胞只由中心母细胞样细胞组成 [4,5]。而 CD10–MUM1+滤泡性淋巴瘤多为 3级滤泡性 淋巴瘤,而且往往伴有弥漫性大B细胞淋巴瘤区域[1]。 本病例符合这一类型滤泡性淋巴瘤的形态学表现,肿 瘤细胞只有中心母细胞样瘤细胞,且伴有弥漫性大 B 细胞淋巴瘤区域,分级为3级b。 4.2. 免疫表型与遗传学变异 典型的滤泡性淋巴瘤免疫表型:B淋巴细胞标志: CD20 阳性;生发中心淋巴细胞标志 CD10 和BCL6 阳性,淋巴滤泡网架结构:滤泡树突状细胞 CD21、 CD23 阳性;BCL2阳性,MUM1 阴性,瘤性滤泡周 围CD3 阳性,Ki67 增殖指数 1、2级较低,3级较高。 遗传学变异:大部分具有BCL2/IGH 异位,少部分具 有BCL6 异位[3,5]。CD10 和MUM1是B淋巴细胞分 化阶段的标志物,CD10 表达于生发中心的 B细胞, MUM1 表达于即将离开生发中心和向浆细胞分化的 生发中心后的B细胞,一般典型的滤泡性淋巴瘤尤其 是低级别滤泡性淋巴瘤并不表达MUM1[6]。然而有少 部分滤泡性淋巴瘤却表达 MUM1[1,6],其免疫表型与 典型的滤泡性淋巴瘤的区别较大,表现为CD 20+ , CD10–MUM1+,BCL2 阴性或阳性,Ki67 增殖指数较 高;遗传学异常不常具有BCL2 异位(易位率为 5%), 常伴有 BCL6 异位(易位率为 88%)[1];组织学分级常 常为 3级,临床表现多见于老年人,预后较一般的滤 泡性淋巴瘤差[1]。这一滤泡性淋巴瘤亚型较为少见, Copyright © 2012 Hanspub 19  CD10–MUM1+滤泡性淋巴瘤一例及文献学习 容易引起诊断分歧,甚至在基层医院造成误诊,因此 加深对这一滤泡性淋巴瘤亚型的认识有助于准确诊 断、分型,并给患者提供较为准确的预后信息和治疗 方案。 4.3. 鉴别诊断 4.3.1. 淋巴组织反应性增生 淋巴组织反应性增生也可表现为淋巴滤泡的密 集增生,但淋巴滤泡的套区是完整的,滤泡之间有距 离,滤泡内淋巴细胞排列有极性,其内有较多巨噬细 胞,因此外观有星空现象[5]。而滤泡性淋巴瘤瘤性滤 泡为背靠背排列,套区变薄不完整,滤泡的极性消失, 滤泡内无巨噬细胞,因此没有星空现象。淋巴滤泡反 应性增生细胞增殖活性很高,通常表达 BCL6 和 CD10,不表达 BCL2,没有遗传学异常[5]。而 CD10– MUM1+滤泡性淋巴瘤首先表现为淋巴结结构的破 坏,失去皮质、髓质的形态分布,整个淋巴结被增生 的瘤性滤泡所取代,极性消失,虽然可表现为较高的 Ki67 增殖指数但免疫表型与反应性增生的淋巴滤泡 相反为 CD10–MUM1+,通常会有遗传学异常[1]。 4.3.2. 弥漫性大 B细胞淋巴瘤 因CD10–MUM1+滤泡性淋巴瘤可伴随弥漫性区 域,而且其结节状结构欠清晰,有时易于与弥漫性大 B细胞淋巴瘤混淆。但本质上CD10–MUM1+滤泡性 淋巴瘤仍然属于滤泡性淋巴瘤范畴,具有结节状结 构,结节状结构的周围常常有T细胞围绕,而且滤泡 树突状细胞的标志物CD21 和CD23 阳性。而弥漫性 大B细胞淋巴瘤表现为弥漫性分布的瘤性B细胞,缺 乏滤泡结构,生物学行为更具侵袭性。 4.4. 治疗 滤泡性淋巴瘤是最常见的惰性淋巴瘤,平均生存 期在 10年左右。由于化疗药物并不能延长其生存期, 所以过去一直采用“等待、观察”或单种化疗药治疗。 其目的在于延长生存期并保持较好的生存质量。更加 激烈的治疗手段包括多药化疗、与干细胞移植同用的 高剂量化疗以及新的细胞毒性药物可以显著延长缓 解期,但并不能延长生存期。在过去十年中由于使用 能够作用于人的免疫系统的药物如干扰素和美罗华 使得滤泡性淋巴瘤患者的生存期延长了数年,中位生 存期达到 14年[7]。但遗憾的是最近使用的化疗药没有 哪个能够治愈滤泡性淋巴瘤。所以“等待和观察”在 出现症状后再进行治疗仍然是治疗滤泡性淋巴瘤的 备选方案[7,8]。如果需要治疗的话标准方案应该是化疗 药物加美罗华[7]。也有研究认为滤泡性淋巴瘤3b 可能 为一独特类型的滤泡性淋巴瘤[9],滤泡性淋巴瘤 3b伴 有弥漫性大 B细胞淋巴瘤在免疫表型和细胞遗传学上 更接近于弥漫性大B细胞淋巴瘤[10]。因此不少研究主 张对 3级滤泡性淋巴瘤应该采用更为激烈的治疗方 法,以期获得更好的疗效[11]。本文所讨论的这例淋巴 瘤属于 CD10–MUM1+3 级b滤泡性淋巴瘤且伴有弥 漫性区域,就目前的研究看应该视为侵袭性淋巴瘤进 行治疗[11]。 5. 致谢 本研究受陕西省自然科学 基金(No.S2009JC923) 资助。 参考文献 (References) [1] K. Karube, Y. Guo, J. Suzumiya, et al. CD10–MUM1+ follicular lymphoma lacks BCL2 gene translocation and shows character- istic biologic and clinical features and clinical features. Blood, 2007, 109(7): 3076-3079. [2] Y. Guo, K. Karube, R. Kawano, et al. Low-grade follicular lym- phoma with t(14;18) presents a homogeneous disease entity oth- erwise the rest comprises minor groups of heterogeneous disease entities with Bcl2 amplification, Bcl6 translocation or other gene aberrances. Leukemia, 2005, 19(6): 1058-1063. [3] K. Gu, W. C. Chan and R. C. Hawley. Practical detection of t(14;18) (IgH/BCL2) in follicular lymphoma. Archives of Pa- thology & Laboratory Medicine, 2008, 132(8): 1355-1361. [4] N. L. Harris, S. H. Swerdlow, E. S. Jaffe, et al. Follicular lym- phoma. In: S. H. Swerdlow, E. Campo, N. L. Harris, et al., Eds., Who Classification of Tumours of Haematopoietic and Lym- phoid Tissues. Lyon: IARC, 2008: 220-226. [5] 郭英, 黄高升. 滤泡性淋巴瘤分型、免疫表型和遗传学变异的 研究进展[J]. 国际输血及血液学杂志, 2006, 29(5): 423-425. [6] K. N. Naresh. MUM1 expression dichotomises follicular lym- phoma into predominantly, MUM1-negative low-grade and MUM1- positive high-grade subtypes. Haematologica, 2007, 92(2): 267- 268. [7] A. Rueda, M. Casanova, M. Redondo, et al. Has the time come to leave the “watch-and-wait” strategy in newly diagnosed as- ymptomatic follicular lymphoma patients? BMC Cancer, 2012, 12(1): 210. [8] A. Freedman. Follicular lymphoma: 2011 update on diagnosis and management. American Journal of Hematology, 2011, 86(9): 768-775. [9] H. Horn, C. Schmelter, E. Leich, et al. Results: Follicular lym- phoma grade 3B is a distinct neoplasm according to cytogenetic and immunohistochemical profiles. Haematologica, 2011, 96(9): 1327-1334. [10] N. L. Harris, P. Kluin. Follicular lymphoma grade 3B: Is it a real disease? Haematologica, 2011, 96(9): 1244-1246. Copyright © 2012 Hanspub 20  CD10–MUM1+滤泡性淋巴瘤一例及文献学习 Copyright © 2012 Hanspub 21 [11] A. K. Ganti, D. D. Weisenburger, L. M. Smith, et al. Patients with grade 3 follicular lymphoma have prolonged relapse-free survival following anthracycline-based chemotherapy: The Ne- braska lymphoma study group experience. Annals of Oncology, 2006, 17(6): 920-927. |