Medical Diagnosis
Vol.
13
No.
04
(
2023
), Article ID:
77768
,
5
pages
10.12677/MD.2023.134063
IgG4相关性胰腺炎误诊为胆胰恶性肿瘤1例
孟祥政1,张健2
1济宁医学院临床医学院,山东 济宁
2济宁市第一人民医院消化内科,山东 济宁
收稿日期:2023年11月11日;录用日期:2023年12月15日;发布日期:2023年12月22日

摘要
IgG4相关性胰腺炎是一种少见的自身免疫介导的慢性胰腺炎,一般采用激素治疗,无需手术,又称为1型自身免疫性胰腺炎或淋巴细胞浆细胞性硬化性胰腺炎。在临床工作中,此种疾病易被误诊为胆胰恶性肿瘤而行手术治疗。现报道1例被误诊为胰腺占位性病变的IgG4相关性胰腺炎患者的诊治过程,分析误诊原因并提出避免误诊的诊治思路,以提高临床医师对此类疾病的认识及诊治水平。
关键词
自身免疫性胰腺炎,IgG4,诊断

A Case of IgG4-Related Pancreatitis Misdiagnosed as Pancreaticobiliary Malignancies
Xiangzheng Meng1, Jian Zhang2
1Clinical Medicine College of Jining Medical University, Jining Shandong
2Department of Digestive Diseases, Jining No. 1 People’s Hospital, Jining Shandong
Received: Nov. 11th, 2023; accepted: Dec. 15th, 2023; published: Dec. 22nd, 2023

ABSTRACT
IgG4-related pancreatitis is a rare autoimmune-mediated chronic pancreatitis, which is generally treated with hormones and does not require surgery. It is also known as type 1 autoimmune pancreatitis or lymphocytic plasmacytic sclerosing pancreatitis. This disease is easily misdiagnosed as pancreaticobiliary malignant tumor and surgical treatment is performed in clinical practice. In this paper, we report the diagnosis and treatment of a patient with IgG4-related pancreatitis misdiagnosed as a pancreatic space-occupying lesion, analyze the causes of misdiagnosis and put forward the clinical thinking to avoid misdiagnosis, so as to improve the understanding and diagnosis level of clinicians on this disease.
Keywords:Autoimmune Pancreatitis, IgG4, Diagnosis

Copyright © 2023 by author(s) and Hans Publishers Inc.
This work is licensed under the Creative Commons Attribution International License (CC BY 4.0).
http://creativecommons.org/licenses/by/4.0/


1. 引言
自身免疫性胰腺炎(Autoimmune Pancreatitis, AIP)是一类由自身免疫介导的良性、纤维炎症性的慢性胰腺炎,在慢性胰腺炎的患病率仅为3.5%~5.7% [1] 。AIP又分为1型AIP和2型AIP。1型AIP又称为IgG4相关性胰腺炎或淋巴细胞浆细胞性硬化性胰腺炎,是IgG4相关性疾病(IgG4-Related Disease, IgG4-RD)累及胰腺的表现 [2] ,以胰腺肿大和胰管不规则的狭窄,血清IgG4水平升高,胰腺组织淋巴细胞、浆细胞浸润,类固醇激素疗效显著为特点。由于IgG4相关性胰腺炎早期症状和体征不具有特异性,常表现为黄疸、腹痛、体重减轻等,极易被误诊为胆管细胞癌、胰腺癌等恶性肿瘤而行手术切除。有研究表明,因“胰腺癌”而行胰腺手术切除的患者中,2%的患者最终确诊为AIP [3] 。现回顾一例于我院收治的IgG4相关性胰腺炎患者行影像学检查而误诊为胆胰恶性肿瘤的诊治过程,以期提高临床医师对该疾病的认识。
2. 病例资料
患者男性,50岁,因“小便发黄5天”于2021年6月10日入院。患者5天前无明显诱因出现小便发黄,呈浓茶水样,伴皮肤黏膜黄染,大便颜色变浅,院外未特殊诊治。我院门诊查血常规:嗜酸性粒细胞计数0.98 × 109/L,嗜酸性粒细胞百分比15.6%,嗜碱性粒细胞计数0.11 × 109/L,嗜碱性粒细胞百分比1.80%,余未见异常;肝功能:ALT 381.8 U/L,AST 211.3 U/L,TBIL 148.4 umol/L,DBIL 114.0 umol/L,IBIL 34.4 umol/L,AKP 325.0 U/L,GGT 1619.0 U/L,TBA 78.8 umol/L;肾功、乙肝五项未见异常,以“黄疸原因待查”收入消化内科病房。患者既往2型糖尿病病史7年、支气管哮喘1月,无肝炎、结核、自身免疫性疾病病史,无食物及药物过敏史,无吸烟史,有大量饮酒史30年。
入院查体:T 36.6℃,P 90次/min,R 18次/min,BP 114/77 mmHg。神志清,精神可。皮肤巩膜明显黄染,无蜘蛛痣,全身浅表淋巴结未触及肿大。心肺查体未见异常。腹部平坦、柔软,无压痛及反跳痛,未触及腹部肿块。肝脏、胆囊肋下未触及,肝区无叩击痛,Murphy阴性,脾脏肋下未触及,双肾无叩击痛,移动性浊音阴性。双下肢无水肿。
诊治经过:入院当天复查血常规较前无明显变化,尿常规:尿糖3+,尿酮体1+,尿胆红素3+,余未见异常;糖化血红蛋白8.30%;凝血五项:纤维蛋白原4.84 g/l,D-二聚体0.62 mg/L,余未见异常;淀粉酶120 U/L;脂肪酶281.9 U/L;心肌酶谱:AST 179.1 U/L,α-HBDH 238.0 U/L,LDH 277.0 U/L,余未见异常;粪便常规加隐血、肿瘤标志物(CEA、AFP、CA-199、CA724、CF211、NSE、PSA)、丙型肝炎抗体、甲功五项、电解质未见明显异常。心电图示异常Q波,ST-T改变。结合目前病情,暂给予保肝、退黄、控制血糖、补液等对症支持治疗。2021年6月11日行腹部增强MR + MRCP检查(图1),提示胆总管下段变窄,可见延迟强化小结节,肝内外胆管扩张,胆总管下段–钩突区肿瘤不除外;胆囊体积增大,胆汁淤积;胰头及胰体尾部异常信号,炎性病变可能;脾周少量积液。
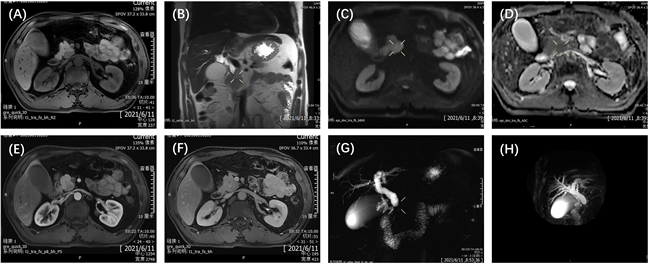 注:(A)~(B):胰头区见团片状长T1、稍长T2信号;(C)~(D):DWI呈高信号,ADC值减低,边界欠清;(E)~(F):增强扫描动脉期强化程度较正常胰腺实质强化程度低,延迟期强化程度较正常胰腺实质强化程度高;(G)~(H):相应胆总管下段变窄,其上胆总管、肝总管、左右胆管及部分肝内胆管管腔扩张,胰腺体尾部见团片状相同信号影。主胰管未见明显扩张。
注:(A)~(B):胰头区见团片状长T1、稍长T2信号;(C)~(D):DWI呈高信号,ADC值减低,边界欠清;(E)~(F):增强扫描动脉期强化程度较正常胰腺实质强化程度低,延迟期强化程度较正常胰腺实质强化程度高;(G)~(H):相应胆总管下段变窄,其上胆总管、肝总管、左右胆管及部分肝内胆管管腔扩张,胰腺体尾部见团片状相同信号影。主胰管未见明显扩张。
Figure 1. Abdominal MRI
图1. 腹部MRI
结合病史及以上检查,请肝胆外科会诊,考虑恶性肿瘤导致的梗阻性黄疸不除外,建议转科行手术治疗。术前进一步完善相关检查,行腹部CT检查示胰头形态饱满,上方肝内外胆管及胆总管扩张,占位待排。患者于2021年6月17日行根治性胰十二指肠联合胆囊切除术,术中发现“肿瘤”位于胰头部,质硬。术中诊断为梗阻性黄疸、胰腺癌。术后给予抗感染、保肝、抑酸、止痛、营养支持等治疗。病理报告:胰腺组织慢性炎,见较多淋巴细胞、浆细胞及嗜酸性粒细胞浸润,局灶可见淋巴滤泡形成,间质纤维组织增生明显;胰腺周围查见淋巴结12枚,肠周查见淋巴结5枚及送检(腹腔12a组)查见淋巴结1枚均呈反应性增生;慢性胆囊炎。免疫组化:IgG(+),IgG4阳性细胞数 > 50个/HPF,CK7(–)、CK19(–)、CEA(–)、CK8/18(–)、SMA(–)、Demisn(–)、Ki-67 (+10%)。完善血清IgG4n > 3.99 g/L (正常值<1.35 g/L)。结合血清学及免疫组化,考虑IgG4相关性胰腺炎。患者术后恢复可,未发生并发症,黄疸未复发,术后6天腹腔引流液淀粉酶降至30.00 U/L,14天左右拔出所有腹腔引流管。2021年7月1日复查肝功,指标较之前明显改善(表1)。2021年7月2日患者要求出院,嘱院外定期复查血常规、肝功,注意监测并控制血糖,予以出院。
Table 1. Changes in liver function of patient during hospitalization
表1. 住院期间患者肝功能变化情况
3. 讨论
根据2011年国际胰腺病协会制订指南中的国际共识诊断标准(ICDC) [4] ,诊断IgG4相关性胰腺炎应从临床表现、实验室检查、影像表现、病理特征以及激素应答多个方面综合考虑,且应除外肿瘤性疾病。血清IgG4水平升高是诊断此疾病的重要线索 [5] ,病理免疫组化试验也可见IgG4阳性 [6] 。研究表明,嗜酸性粒细胞增高也可作为与胰腺癌进行鉴别的参考 [7] 。从MRI表现来看,IgG4相关性胰腺炎和胰腺癌尽管在影像上都表现为胰腺占位,但是前者在MRI增强扫描上多表现为延迟强化,而后者在对比剂增强的各个期均呈乏血供表现,多无明显强化;两者在DWI上呈高信号,但前者ADC值明显低于后者;在MRCP上,前者多表现为远端胰管无扩张、胆总管下端鸟嘴样狭窄,而后者主胰管明显扩张 [8] 。作为IgG4-RD的一种特异性器官受累的疾病,它也可以累及胆管、肾脏、肺、唾液腺等器官 [9] 。一项来自日本的全国调查显示,60%的IgG4相关性胰腺炎患者存在胰腺外病变,以胆管炎、涎腺炎和泪腺炎多见 [10] 。因此,临床上寻找其它异常器官可以辅以诊断。有时从临床表现及影像角度难以与恶性肿瘤相鉴别,可行经验性激素治疗以明确诊断。回顾此次病例,误诊原因分析如下:术前没有认识到要除外自身免疫性疾病导致的梗阻性黄疸,未检测自身抗体、血清IgG4等;单纯从CT、MRI等影像学表现难以与恶性肿瘤相鉴别,对相关实验室指标缺少判断,相关的肿瘤标志物并未增高。
IgG4相关性胰腺炎与胰腺癌、胆管癌预后截然不同,早期诊断对预后十分重要。此外,有研究报道合并胰腺癌的情况 [11] ,因此,临床医师需要更加细致的检查。对于影像学高度疑似肿瘤性占位病变且血清IgG4水平不高的患者,应用激素持续不缓解或者缓解后黄疸又复发的患者,争取进行超声内镜引导下的细针穿刺抽吸(Fine Needle Aspiration, FNA)、细针穿刺活检(Fine Needle Biopsy, FNB)和粗针穿刺活检(Core Needle Biopsy, CNB),但应注意可能的假阴性。当EUS-FNA无法确诊时,可进一步进行腹腔镜下腹腔探查术及胰腺活检。IgG4相关性胰腺炎一般只有在经过激素治疗后症状无改善或者无法除外恶性肿瘤时才考虑手术治疗。针对病变压迫或累及胆管时引起的严重胆道梗阻,支架植入引流可快速减轻黄疸,同时有助于预防胆道感染的发生 [12] 。IgG4相关性胰腺炎与胰腺癌发生有关 [13] [14] ,也可能是副肿瘤综合征表现之一 [15] ,出院后需密切随访,定期复查肿瘤标志物,避免恶性肿瘤的漏诊。面对此类病例时,多学科会诊是避免误诊的重要手段,可避免个人专业及经验的局限性,避免不必要的手术。临床医师要增加对该病的了解,掌握初步的筛查及治疗手段十分重要。
文章引用
孟祥政,张 健. IgG4相关性胰腺炎误诊为胆胰恶性肿瘤1例
A Case of IgG4-Related Pancreatitis Misdiagnosed as Pancreaticobiliary Malignancies[J]. 医学诊断, 2023, 13(04): 416-420. https://doi.org/10.12677/MD.2023.134063
参考文献
- 1. Sureka, B. and Rastogi, A. (2017) Autoimmune Pancreatitis. Polish Journal of Radiology, 82, 233-239.
- 2. Okazaki, K., Ka-wa, S., Kamisawa, T., et al. (2022) Amendment of the Japanese Consensus Guidelines for Autoimmune Pancreatitis, 2020. Journal of Gastroenterology, 57, 225-245. https://doi.org/10.1007/s00535-022-01857-9
- 3. Poddighe, D. (2021) Au-toimmune Pancreatitis and Pancreatic Cancer: Epidemiological Aspects and Immunological Considerations. World Journal of Gastroenterology, 27, 3825-3836. https://doi.org/10.3748/wjg.v27.i25.3825
- 4. Shimosegawa, T., Chari, S.T., Frulloni, L., et al. (2011) International Consensus Diagnostic Criteria for Autoimmune Pancreatitis: Guidelines of the International Asso-ciation of Pancreatology. Pancreas, 40, 352-358. https://doi.org/10.1097/MPA.0b013e3182142fd2
- 5. Morselli-Labate, A.M. and Pezzilli, R. (2009) Usefulness of Se-rum IgG4 in the Diagnosis and Follow up of Autoimmune Pancreatitis: A Systematic Literature Review and Meta-Analysis. Journal of Gastroenterology and Hepatology, 24, 15-36. https://doi.org/10.1111/j.1440-1746.2008.05676.x
- 6. 左石, 朱海涛. IgG4相关性胰腺炎的诊断与治疗[J]. 中华消化外科杂志, 2019, 18(12): 1118-1121.
- 7. Yan, T., Ke, Y., Chen, Y., et al. (2017) Serological Characteristics of Autoimmune Pancreatitis and Its Differential Diagnosis from Pancreatic Cancer by Using a Combination of Carbohydrate Antigen 19-9, Globulin, Eosinophils and Hemoglobin. PLOS ONE, 12, e0174735. https://doi.org/10.1371/journal.pone.0174735
- 8. 张晶, 付旷, 沈丹丹, 等. 磁共振在自身免疫性胰腺炎诊断及鉴别诊断中的应用价值[J]. 疑难病杂志, 2016, 15(2): 169-171+175.
- 9. Löhr, J.M., Vujasinovic, M., Rosendahl, J., Stone, J.H. and Beuers, U. (2022) IgG4-Related Diseases of the Digestive Tract. Nature Reviews Gastroenterology & Hepatology, 19, 185-197. https://doi.org/10.1038/s41575-021-00529-y
- 10. Masamune, A., Kikuta, K., Hamada, S., et al. (2020) Nation-wide Epidemiological Survey of Autoimmune Pancreatitis in Japan in 2016. Journal of Gastroenterology, 55, 462-470. https://doi.org/10.1007/s00535-019-01658-7
- 11. 曹广华, 于亚南, 刘鹏, 等. IgG4相关自身免疫性胰腺炎合并胰腺癌1例报告[J]. 临床肝胆病杂志, 2020, 36(11): 2548-2549.
- 12. Zarzavadjian Le Bian, A., Fuks, D., Dalla Valle, R., et al. (2018) Effectiveness and Risk of Biliary Drainage Prior to Pancreatoduodenectomy: Review of Current Status. Surgery Today, 48, 371-379. https://doi.org/10.1007/s00595-017-1568-9
- 13. Kunovský, L., Dítě, P., Blaho, M., et al. (2021) Is Autoimmune Pancre-atitis a Risk Factor for Pancreatic Adenocarcinoma? Vnitrni Lekarstvi, 67, 9-13. https://doi.org/10.36290/vnl.2021.011
- 14. Ishikawa, T., Kawashima, H., Ohno, E., et al. (2020) Risks and Characteris-tics of Pancreatic Cancer and Pancreatic Relapse in Autoimmune Pancreatitis Patients. Journal of Gastroenterology and Hepa-tology, 35, 2281-2288. https://doi.org/10.1111/jgh.15163
- 15. Miyagawa, K., Kumamoto, K., Shinohara, N., et al. (2022) Autoimmune Pancrea-titis with Gastric Cancer: Some IgG4-Related Diseases May Be Paraneoplastic Syndrome. Internal Medicine, 61, 2155-2160. https://doi.org/10.2169/internalmedicine.8590-21
