Advances in Clinical Medicine
Vol.
09
No.
05
(
2019
), Article ID:
30492
,
6
pages
10.12677/ACM.2019.95104
Acute Peritoneal Dialysis with Percutaneously Placed Catheter in Aged Intensive Care Patients with Acute Kidney Injury
Ling Liu1*, Mingxin Li2#, Liming Yang3, Linyun Ma3, Jinjin Xu3, Yuanjiao Jiang3, Xianzhong Yuan3
1Division of Hemodialysis, Quyang Hospital, Shanghai
2Division of Nephrology, Huashan Hospital, Fudan University, Shanghai
3Quyang Hospital, Shanghai

Received: May 3rd, 2019; accepted: May 21st, 2019; published: May 28th, 2019

ABSTRACT
Objective: To investigate whether acute peritoneal dialysis (PD) with percutaneously placed catheter can prolong survival time in aged intensive care patients (ICU) with acute kidney injury (AKI). Methods: Patients who aged over 75, having multiple organ dysfunction with AKI, being treated by acute PD with percutaneously placed catheter, were allocated in group A. Patients in group B were matched in baseline characteristics with group A. Results: The same baseline characteristics, including age, Charlson score, serum creatinine, urine output, mean arterial pressure, serum potassium, serum bicarbonates, serum albumin, CRP level, were noted in each group with 2 patients. Group A had no complications such as puncture bleeding and obstruction of catheter. Median survival time after the diagnosis of AKI in group A and B was 430, 392 hours, respectively (P = 0.0248). Median survival time after SOFA score over 10 in group A and B was 418, 323 hours, respectively (P = 0.0499). Median survival time after SOFA score over 14 in group A and B was 227, 133 hours, respectively (P = 0.025). Conclusion: Acute PD with percutaneously placed catheter can prolong survival time in aged ICU patients with AKI.
Keywords:Peritoneal Dialysis, Acute Kidney Injury, Percutaneously Placed Catheter
直穿法置管腹透在高龄重症急性肾衰患者中的应用
刘玲1*,李铭新2#,杨黎明3,马凌云3,徐金金3,蒋媛姣3,袁贤忠3
1上海曲阳医院血透室,上海
2复旦大学附属华山医院肾病科,上海
3上海曲阳医院,上海

收稿日期:2019年5月3日;录用日期:2019年5月21日;发布日期:2019年5月28日

摘 要
目的:评估直穿法置管腹透能否延长高龄重症急性肾衰患者的生存时间。方法:选取年龄大于75岁的重症监护患者出现急性肾衰的,予直穿法置管腹透为治疗组(A组),基线特征匹配的未透析的为对照组(B组)。结果:两组各有2人入选。两组人在出现肾衰时的年龄、Charlson指数、血肌酐、尿量、平均动脉压、血钾、血碳酸氢盐、血白蛋白、C反应蛋白水平均无统计学差异。A组无穿刺出血、导管引流障碍等并发症。从诊断急性肾衰开始A、B组的中位生存时间分别是430、392小时(P = 0.0248),从SOFA评分大于10开始A、B组的中位生存时间分别是418、323小时(P = 0.0499),从SOFA评分大于14开始A、B组的中位生存时间分别是227、133 (P = 0.0303)。Cox比例风险分析显示腹透组的死亡风险比为0.397(P = 0.025)。结论:直穿法置管腹透可延长高龄重症急性肾衰患者的生存时间。
关键词 :腹透,急性肾损伤,经皮置管

Copyright © 2019 by author(s) and Hans Publishers Inc.
This work is licensed under the Creative Commons Attribution International License (CC BY).
http://creativecommons.org/licenses/by/4.0/


1. 引言
高龄老年人常同时存在多种疾病,一旦患上重症,易出现急性肾损伤,从而生存时间缩短,病死率增加 [1] [2] 。重症老年患者的急性肾损伤的体外肾替代治疗面临不少挑战,例如血流动力学不稳定,体外循环的抗凝风险,体外循环的血膜反应,体外循环感染的风险等等。而直接穿刺法置入腹透管行紧急腹透具有床旁可操作性,创伤小,对血流动力学影响小,不影响凝血与血小板功能,腹膜对炎性介质通透性高于普通的血滤膜等特点 [3] [4] 。然而,采用这种方法救治老年重症急性肾损伤是否生存获益,尚未有文献报道,因而值得探讨。
2. 对象与方法
入选于2018年1月至2019年4月期间因需要呼吸、循环支持而入住上海曲阳医院重症监护室、年龄大于75岁的男性病人。排除:慢性肾脏病3期以上,肝衰竭Child氏分级3级以上,脓毒症,晚期肿瘤,手术或创伤,中毒。
急性肾损伤诊断标准采用KDIGO-2012分级诊断标准 [3] 。一旦诊断急性肾损伤,出现液体负荷增加、高血钾、代谢性酸中毒,根据病人或其委托代理人意愿签署知情同意书:如果愿意接受直穿法紧急腹透的,纳入治疗组;如果不愿意接受透析治疗,但基线特征与治疗组匹配,纳入对照组。本研究伦理获上海曲阳医院通过。
直接穿刺法置管:脐左旁正中线,避开腹壁浅动脉体表投影线周围3厘米,穿刺点在脐水平线下3厘米。采用箭牌双腔中心静脉穿刺套件(Arrow International Inc, USA),Seldinger法穿刺采用B超实时引导,针尖位置在难以辨识时用注入3 ml生理盐水的方法示踪。针尖突破腹膜后置入0.032英寸J头导丝,在用7Fr扩张管预扩后,置入中心静脉导管。经此导管输入温生理盐水500 ml。确认导管在腹腔后,顺序用10Fr (3 × 1.2 mm)、12Fr (4 × 1.2 mm)扩张管(艾贝尔血透双腔管套件,广东百合医疗)扩张,最后置入14.5Fr带撕脱鞘扩张管(来自腹透Medcom套件,Baxter,USA)。经撕脱鞘内置入Tenchoff鹅颈腹透管。移去撕脱鞘,作皮下隧道引出腹透管,缝合穿刺口。
紧急腹透法:每2小时交换一次,每次1升腹透液,葡萄糖浓度按超滤目标选用1.5%、2.5%。钙离子浓度1.5 mmol/L。每天治疗时间12小时。治疗结束后干腹。
观察指标二大类:第一类腹透并发症:手术出血与血肿、导管功能障碍、腹腔脏器损伤、腹透相关性腹膜炎、血糖难以控制、蛋白营养恶化。第二类生存时间:诊断急性肾损伤后生存时间,SOFA [5] 评分大于10、14分后生存时间。
统计学方法:连续变量用平均值±标准差表示,偏态资料采用中位数表示,组间比较用配对t检验。生存资料用Cox比例风险模型检验。P < 0.05为统计学显著差异。
3. 结果
治疗组有2人。1人因心跳骤停入住ICU,基础疾病有2型糖尿病、痛风、冠心病、肺炎。另1人因脑梗死入住ICU,基础疾病有高血压、高血压性心脏病、心功能不全、慢支急性加重感染、贫血、消化道出血。
对照组匹配2人。1人因心跳骤停入住ICU,基础疾病有2型糖尿病、高血压、冠心病、房颤、慢阻肺急性加重。另1人因重症肺炎入住ICU,基础疾病有高血压、痛风、2型糖尿病、冠心病、急性冠脉综合征。
二组病人在急性肾损伤时的基线特征具有可比性,详见表1。治疗组顺序扩张情况图见图1。
Table 1. Baseline characteristics between 2 groups at the time of AKI
表1. 二组病人在急性肾损伤时的基线特征
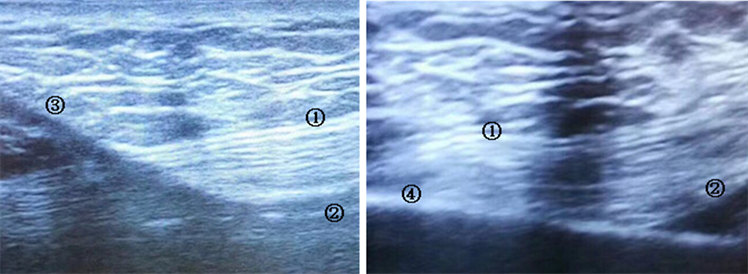
Figure 1. Ultrasound screenshot of insertion of expanding tubes with sequential diameters; ① Anterior sheath of rectus abdominis; ② Posterior sheath of rectus abdominis; ③ 12Fr expanding tube; ④ 14.5Fr expanding tube
图1. 顺序置入不同管径扩张管时的超声截图;① 腹直肌前鞘;② 腹直肌后鞘;③ 12Fr扩张管;④ 14.5Fr扩张管
治疗组无人出现手术相关出血、血肿、腹膜渗漏、导管引流障碍、腹腔脏器穿孔、腹透相关性腹膜炎、皮下隧道炎、出口处感染。治疗组透析前后的血葡萄糖为7.20 ± 0.42、7.55 ± 0.49 mM (P > 0.05),血白蛋白为27.50 ± 0.71、27.50 ± 2.12 g/L (P = 0.09),血乳酸为1.05 ± 0.21、1.10 ± 0.42 (P = 0.80)。
从诊断急性肾损伤开始,治疗组与对照组的中位数生存时间分别为430、392小时(P = 0.0248)。从SOFA评分大于10分开始,治疗组与对照组的中位数生存时间分别为418、323小时(P = 0.0499)。从SOFA评分大于14分开始,治疗组与对照组的中位数生存时间分别为227、133小时(P = 0.0303)。Cox比例风险分析,治疗组死亡风险与对照组相比为0.3973 (P = 0.025)。两组的生存曲线见图2。
4. 讨论
重症高龄患者急性肾损伤的治疗面临诸多困难,因为治疗本身也会带来进一步损伤。体外循环肾替代治疗需要考虑血流动力学不稳定、抗凝剂不良反应、血膜反应、滤器效能与寿命、血流感染、潜在加重脑水肿等等问题,且因设备、技术、人员等问题难以在基层医院展开。最近一项前瞻性多中心的研究发现,重症老年患者急性肾损伤的90天存活率与是否接受体外循环肾脏替代治疗没有相关性 [6] 。腹透并不存在上述问题,直接穿刺法可以迅速建立透析通路,它在重症高龄患者急性肾损伤中的应用值得探讨。
B超引导下采用Seldinger法直接穿刺,顺序扩张后置入腹透管能在床旁操作,避免搬动影响或中断治疗,创伤小。全程B超介入保证了解剖层次的清晰。依次以7Fr、10Fr、12Fr、14.5Fr扩张管顺序扩张,可避免腹直肌前、后鞘阻力过大引起导管前进方向与导丝自然延伸方向成角,减少因导丝折角而撕裂腹膜的风险。而灌液试验有助于确认导丝进入腹腔。上述这些举措对减少手术相关出血、渗漏、腹腔脏器损伤、导管引流障碍,导管相关感染有着重要的作用。本研究治疗组病人无一例出现手术相关并发症。
腹透相对于体外循环的肾替代治疗来说,对血流动力学的影响更小,也不加重凝血障碍及影响血小板功能与数量,不存在血膜反应,且腹膜对中大分子的炎性介质的清除不受滤器效能与寿命影响。腹透通过减轻体内的液体负荷、纠正代谢性酸中毒、纠正电解质紊乱而改善急性肾损伤患者的内环境,并使得营养干预成为可能。因而对急性肾损伤患者的预后产生积极的影响 [7] [8] [9] 。本项严格一比一配对的对照研究发现,尽管两组病人的最终结局都是死亡,但腹透能延长重症高龄患者的从诊断急性肾损伤开始的生存时间、SOFA评分大于10开始的生存时间、SOFA评分大于14开始的生存时间,这为其它治疗

Figure 2. Survival curves for the 2 group patients
图2. 两组病人的生存曲线
(如抗菌治疗)争取到了宝贵的时间。本研究治疗组死亡风险仅仅是对照组的39.73%,提示腹透对最终降低病死率有积极的作用。
当然,腹透在急性肾损伤中的应用还存在一些问题 [10] [11] 。例如乳酸盐腹透液是否导致体内乳酸的积聚的问题。本研究未纳入严重肝衰竭的病人,治疗组血乳酸水平在治疗前后无统计学意义上的变化。而葡萄糖透析液的使用也未造成本项研究中治疗组的血糖失控,推测急性肾损伤带来的胰岛素灭活减少、能量摄入不足部分抵消了胰岛素抵抗的作用。在本项研究中,推测腹透引起的腹腔蛋白丢失增加也被营养支持的加强而抵消,因而未见有统计学意义上的透析后白蛋白水平降低。
5. 结论
直穿法置入腹透管救治高龄、重症、急性肾损伤能在基层医院开展,初步严格配对研究显示有生存获益,但仍需要大样本的、前瞻性、随机对照研究去检验,且应包括本研究所未能纳入的严重肝衰竭、脓毒症的病人。
文章引用
刘 玲,李铭新,杨黎明,马凌云,徐金金,蒋媛姣,袁贤忠. 直穿法置管腹透在高龄重症急性肾衰患者中的应用
Acute Peritoneal Dialysis with Percutaneously Placed Catheter in Aged Intensive Care Patients with Acute Kidney Injury[J]. 临床医学进展, 2019, 09(05): 685-690. https://doi.org/10.12677/ACM.2019.95104
参考文献
- 1. Chertow, G.M., Burdick, E., Honour, M., et al. (2005) Acute Kidney Injury, Mortality, Length of Stay and Costs in Hospitalized Patients. American Society of Nephrology, 16, 3365-3370. https://doi.org/10.1681/ASN.2004090740
- 2. Joannids, M., Metnitz, B., Bauer, P., et al. (2009) Acute Kidney Injury in Critically Ill Patients Classified by AKIN versus RIFLE Using the SAPS 3 Database. Intensive Care Medicine, 35, 1692-17023. https://doi.org/10.1007/s00134-009-1530-4
- 3. Kidney Disease: Improving Global Outcomes (KDIGO) Acute Kidney Injury Work Group. (2012) KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney International, 2, 1-138.
- 4. Cullis, B., et al. (2014) Peritoneal Dialysis for Acute Kidney Injury. Peritoneal Dialysis International, 34, 494-517.
- 5. Singer, M., Deutschman, C.S., Seymour, C.W., et al. (2016) The Third International Consensus Definitions for Sepsis and Sepsis Shock (Sepsis 3). JAMA, 315, 801-810. https://doi.org/10.1001/jama.2016.0287
- 6. Barbar, S.D., Clere-Jehl, R., Bourredjem, A., et al. (2018) Timing of Renal Replacement Therapy in Patients with Acute Kidney Injury and Sepsis. The New England Journal of Medicine, 379, 1431-1442. https://doi.org/10.1056/NEJMoa1803213
- 7. George, J., Varma, S., Kumar, S., et al. (2011) Comparing Con-tinuous Venovenous Hemodiafiltration and Peritoneal Dialysis in Critically Ill Patients with Acute Kidney Injury: A Pilot Study. Peritoneal Dialysis International, 31, 422-429. https://doi.org/10.3747/pdi.2009.00231
- 8. Chionh, C.Y., Ronco, C., Finkelstein, F.O., et al. (2013) Use of Peritoneal Dialysis in AKI: A Systematic Review. Clinical journal of the American Society of Nephrology, 8, 1649-1660. https://doi.org/10.2215/CJN.01540213
- 9. Cullis, B., Abdelraheem, M., Abrahams, G., et al. (2014) Peritoneal Dialysis for Acute Kidney Injury. Peritoneal Dialysis In-ternational, 34, 494-517. https://doi.org/10.3747/pdi.2013.00222
- 10. Ponce, D., Berbel, M.N., Regina de Goes, C., et al. (2012) High-Volume Peritoneal Dialysis in Acute Kidney Injury: Indications and Limitation. Clinical Journal of the American Society of Nephrology, 7, 887-894. https://doi.org/10.2215/CJN.11131111
- 11. Perl, J., Huckvale, K., Chellar, M., et al. (2009) Peritoneal Protein Clearance and Not Peritoneal Membrane Transport Status Predicts Survival in a Contemporary Cohort of Peritoneal Dialysis Patients. Clinical Journal of the American Society of Nephrology, 4, 1201-1206. https://doi.org/10.2215/CJN.01910309
