Advances in Clinical Medicine
Vol.
13
No.
07
(
2023
), Article ID:
69029
,
10
pages
10.12677/ACM.2023.1371597
老年陈旧性脑梗死患者心率变异性及其干预与心脑血管并发症的影响研究
赵佳1,陈瞳2,耿凡琪2,王燕2,张利方2,韩迪2*
1青岛大学医学部,山东 青岛
2青岛大学附属医院全科医学科,山东 青岛
收稿日期:2023年6月18日;录用日期:2023年7月13日;发布日期:2023年7月20日

摘要
目的:探讨老年陈旧性脑梗死患者心率变异性(HRV)及其干预对心脑血管并发症的关系。方法:回顾性筛选2018年1月至2022年1月于青岛大学附属医院住院的老年陈旧性脑梗死患者239例;根据出院是否长期接受β受体阻滞剂治疗分为特殊治疗组103例,常规治疗组136例,比较两组用药1年后的HRV各指标及心脑血管并发症的差异,采用Kaplan-Meier法绘制不同治疗方案陈旧性脑梗死患者的生存曲线,采用Cox比例风险回归分析探究陈旧性脑梗死患者心脑血管并发症的影响。结果:特殊治疗组患者治疗前后比较显示,时域指标HRV时域参数R-R间期标准差(SDNN)、RR间期标准差的平均值(SDNN index)、相邻RR间期差值的均方根(RMSSD)及频域指标高频功率HF均升高(P < 0.05),频域指标低频功率/高频功率(LF/HF)降低(P < 0.05);治疗后特殊治疗组与常规治疗组患者比较显示,时域指标SDNN、RR间期平均值的标准差(SDANN)、SDNN index、相邻RR间期>50 ms心搏数占总心搏次数的百分比(pNN50)、及频域指标HF均升高(P < 0.05),频域指标(LF/HF)降低(P < 0.05);特殊治疗组心脑血管并发症总发生率较常规治疗组降低(P < 0.05)。在老年陈旧性脑梗死患者中,特殊治疗组OS优于常规治疗组患者(χ2 = 5.509, P = 0.019)。多因素Cox回归分析显示,SDNN、SDANN、PNN50、是否给予β受体阻滞剂治疗是老年陈旧性脑梗死患者心脑血管并发症的影响因素(P < 0.05)。结论:陈旧性脑梗死患者仍存在HRV降低,自主神经功能障碍,给予陈旧性脑梗死患者调节自主神经功能的药物,仍可预防心脑血管不良事件,改善卒中预后。其中,SDNN、SDANN、PNN50是老年陈旧性脑梗死患者发生心脑血管并发症的独立影响因素。
关键词
脑梗死,心率,自主神经系统,心脑血管并发症

Relationship between Heart Rate Variability and the Effect of Intervention and Cardio-Cerebrovascular Complications in Elderly Patients with Old Cerebral Infarction
Jia Zhao1, Tong Chen2, Fanqi Geng2, Yan Wang2, Lifang Zhang2, Di Han2*
1Medical College of Qingdao University, Qingdao Shandong
2Department of General Medicine, The Affiliated Hospital of Qingdao University, Qingdao Shandong
Received: Jun. 18th, 2023; accepted: Jul. 13th, 2023; published: Jul. 20th, 2023

ABSTRACT
Objective: To investigate the relationship between heart rate variability (HRV) and cardio-cerebrovascular complications in elderly patients with old cerebral infarction (SPCI). Methods: A total of 239 elderly patients with old cerebral infarction who were hospitalized in Affiliated Hospital of Qingdao University from January 2018 to January 2022 were retrospectively selected. All patients were divided into 2 groups, the special treatment group (n = 103) and the traditional treatment group (n = 136), according to whether they received special treatment after discharge. The differences of cardio-cerebrovascular complications after one year were compared between the two groups. Kaplan-Meier method was used to draw the survival curve of patients with old cerebral infarction. Under different treatment schemes, Cox proportional risk regression analysis was used to explore the influence of cardio-cerebrovascular complications in patients with old cerebral infarction. Results: The comparison before and after treatment in the special treatment group showed that the HRV time-domain SDNN, SDNN index, RMSSD and HF were all increased (P < 0.05), while LF/HF in the frequency domain was decreased (P < 0.05). After treatment, compared with the special treatment group and the traditional treatment group showed that HRV time-domain index SDNN, SDANN, SDNN index, PNN50 and frequency domain index HF were all increased (P < 0.05), the frequency domain index (LF/HF) was decreased (P < 0.05). The total incidence of cardio-cerebrovascular complications in the special treatment group was lower than that in the traditional treatment group (P < 0.05). In the elderly patients with old cerebral infarction, the OS in the special treatment group was better than that in the traditional treatment group (χ2 = 5.509, P = 0.019). Multivariate Cox regression analysis showed that SDNN, SDANN, PNN50 and β-blocker therapy were influencing factors of cardio-cerebrovascular complications in elderly patients with old cerebral infarction (P < 0.05). Conclusion: The HRV still has be decreased in elderly patients with old cerebral infarction, and the autonomic nervous function is continuously impaired after cerebral infarction. Drugs to regulate autonomic nervous function in old cerebral infarction can still prevent cardio-cerebrovascular adverse events and improve the prognosis of stroke. The SDNN, SDANN and PNN50 are independent influencing factors of cardio-cerebrovascular complications in elderly patients with sequelae stage of cerebral infarction.
Keywords:Cerebral Infarction, Heart Rate, Autonomic Nervous System, Cardio-Cerebrovascular Complications

Copyright © 2023 by author(s) and Hans Publishers Inc.
This work is licensed under the Creative Commons Attribution International License (CC BY 4.0).
http://creativecommons.org/licenses/by/4.0/


1. 引言
脑卒中是中老年人致死、致残的主要病因之一,其中缺血性脑卒中为脑卒中最常见的类型,近年来,我国脑梗死的患病率逐渐上升,而致残率仍呈上升趋势 [1] 。脑梗死(又称缺血性脑卒中,IS/CI)是指脑血循环障碍导致的局灶性血管源性神经功能缺损综合征,临床上以高发病率、高致残率、高病死率为特点,是我国伤残调整生命年的首要原因 [2] 。既往研究发现,脑梗死后心血管并发症风险增加,主要心血管并发症包括急性心肌损伤、急性心肌梗死、心力衰竭、心律失常及神经源性猝死 [3] 。
心率变异性(HRV)是一种分析自主神经功能的非侵入性方法,目前普遍应用于评估心脏自主神经功能,与多种心血管疾病的危险分层、干预治疗的选择、干预疗效、远期预后等密切相关 [4] 。研究发现,急性缺血性卒中可造成自主神经功能受损,HRV降低 [5] ,急性脑梗死后自主神经功能紊乱与预后不良相关 [6] ,HRV在急性脑梗死的预后和危险分层中起重要作用 [7] ,其中,脑梗死急性期可通过HRV评估心血管自主神经功能,来预测不良心血管事件 [8] [9] 。然而关于陈旧性脑梗死自主神经功能的研究较少,改善自主神经功能是否能改善脑梗死预后尚无明确结论。我们的研究主要探讨β受体阻滞剂对老年陈旧性脑梗死患者心率变异性的影响及HRV与心脑血管并发症的相关性,为卒中后心脑血管并发症的防治提供新的思路。
2. 研究与方法
2.1. 研究对象
本文为回顾性研究,收集2018年1月至2022年1月于青岛大学附属医院全科医学科住院的老年陈旧性脑梗死患者239例(纳入梗死后18~36个月的患者,中位时间 = 26,下四分位数时间 = 23.7,上四分位数时间 = 35.2),入选标准:1) 所有患者年龄均≥60岁;2) 所有脑梗死患者均符合2019年中国各类主要脑血管病诊断要点 [10] ,且既往史中记录有18~36个月内经头部CT或MRI证实的首次明确脑梗死病灶,且本次住院无新发脑卒中。3) 未服用影响自主神经及心率的药物(地高辛、三环类抗抑郁药、茶碱、左旋多巴、β受体阻滞剂、钙通道阻滞剂);4) 既往无心力衰竭、心脏瓣膜性疾病、扩张性或肥厚性心肌病、严重心律失常、严重高血压(血压 > 180/100 mmHg)、肺部疾病及肝肾功能不全病史;5) 入院前1个月内无急性冠脉综合征(包括不稳定性心绞痛、急性心肌梗死)和急性脑血管疾病(脑梗死、脑出血);6) 所有患者住院期间均行24小时动态心电图检查。本研究经我院伦理委员会批准(QYFYWZLL27911)。
2.2. 研究方法
2.2.1. 收集一般临床资料
收集患者临床资料包括性别、年龄、体质指数(BMI)、收缩压、舒张压、24小时平均心率,并记录颅脑影像学资料,实验室相关检验结果数据包括总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、尿酸(SUA)、糖化血红蛋白(HbA1c),以及既往病史包括距脑梗死首次发病时间、高血压病史、糖尿病病史、肿瘤病史及药物治疗方案。
2.2.2. HRV指标测定
所有受试者在入院后完善24 h动态心电图监测(设备厂家:秦皇岛康泰医学系统有限公司;型号:TLC4000),并使用TLC动态心电图分析系统进行分析,纳入时域分析指标:R-R间期标准差(SDNN);R-R间期平均值的标准差(SDANN);R-R间期标准差的平均值(SDNN index);相邻R-R间期差值的均方根(RMSSD);相邻R-R间期>50 ms心搏数占总心搏次数的百分比(pNN50)。纳入频域分析指标:低频功率(LF; 0.04~0.15 Hz);高频功率(HF; 0.15~0.4 Hz);低频功率/高频功率(LF/HF)。
2.2.3. 随访
根据患者出院后是否给予特殊治疗分为特殊治疗组(接受脑梗死常规药物联合琥珀酸美托洛尔缓释片治疗),常规治疗组(仅接受脑梗死常规药物治疗)。出院后通过门诊记录或再次住院记录进行随访,随访内容为患者是否发生不良心脑血管事件(复发脑梗死、脑出血、心肌梗死、心律失常、心力衰竭、死亡的总和)以及HRV各指标,随防至出院后1年,OS定义为患者出院开始到出现心脑血管并发症或最后1次随访时间(1年)。
2.3. 统计学方法
采用SPSS25.0统计学软件对数据进行统计分析;对计量数据进行正态性检验,符合正态分布的计量资料以均数 ± 标准差(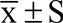 )表示,两组间比较采用独立样本t检验,非正态分布的计量资料用中位数和四分位数间距M (P25, P75)表示,两组组间比较采用Wilcoxon秩和检验;计数资料以频数和百分比(%)表示,采用卡方检验进行组间比较;采用Kaplan-Meier法绘制陈旧性脑梗死患者的生存曲线,OS比较采用Breslow检验;影响因素分析采用COX回归分析。P < 0.05为差异有统计学意义。
)表示,两组间比较采用独立样本t检验,非正态分布的计量资料用中位数和四分位数间距M (P25, P75)表示,两组组间比较采用Wilcoxon秩和检验;计数资料以频数和百分比(%)表示,采用卡方检验进行组间比较;采用Kaplan-Meier法绘制陈旧性脑梗死患者的生存曲线,OS比较采用Breslow检验;影响因素分析采用COX回归分析。P < 0.05为差异有统计学意义。
3. 结果
3.1. 治疗前两组的一般资料比较
特殊治疗组和常规治疗组患者年龄、性别、BMI、收缩压、舒张压、高血压、糖尿病、冠心病、肿瘤、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、脂蛋白a(LPa)、糖化血红蛋白(HbA1c)、尿酸(UA)、24小时平均心率及药物使用比较差异无统计学意义(P > 0.05,见表1);两组HRV时域指标(SDNN、SDANN、SDANN index、RMSSD、PNN50)及HRV频域指标(LF、HF、LF/HF) 差异均无统计学意义(P > 0.05) (见表1)。
Table 1. The indicators of the first two groups were compared
表1. 治疗前两组的各指标比较
3.2. 药物治疗前后HRV各指标及心脑血管并发症的比较
常规治疗组患者治疗前后比较显示,HRV时域指标RMSSD升高(t = −2.04, P = 0.041);特殊治疗组患者治疗前后比较显示,时域指标SDNN (t = −2.51, P = 0.013)、SDNN index (t = −3.57, P = 0.000)、RMSSD (t = −2.03, P = 0.044)及频域指标HF (z = −2.27, P = −0.023)均升高,频域指标LF/HF (z = −4.16, P = 0.000)降低。
治疗后特殊治疗组与常规治疗组患者比较显示,时域指标(SDNN、SDANN、SDNN index、PNN50)及频域指标HF均升高(P < 0.05),频域指标(LF/HF)降低(P < 0.05)。两组239例患者中,有29例患者出现心脑血管并发症(包括复发脑梗死、心肌梗死、心律失常、心力衰竭、死亡的总和)。特殊治疗组7例患者出现心脑血管不良事件,其中复发性脑梗死2例,心肌梗死1例,心律失常4例,心率衰竭1例;常规治疗组22例患者出现心脑血管不良事件,其中复发性脑梗死3例,心肌梗死2例,心律失常13例,心率衰竭3例,死亡1例。特殊治疗组心脑血管并发症总发生率较常规治疗组降低(P < 0.05),特殊治疗组无死亡病例(见表2)。
Table 2. Comparison of HRV parameters and complications between the two groups after treatment
表2. 治疗后两组HRV各参数及并发症的比较
注:a与特殊治疗前比较,P < 0.05;b与常规治疗前比较,P < 0.05。
3.3. 不同治疗组陈旧性脑梗死患者的生存曲线比较
两组老年陈旧性脑梗死患者以心脑血管并发症为结局,特殊治疗组生存曲线优于常规治疗组患者,差异有统计学意义(χ2 = 5.509,P = 0.019,见图1)。
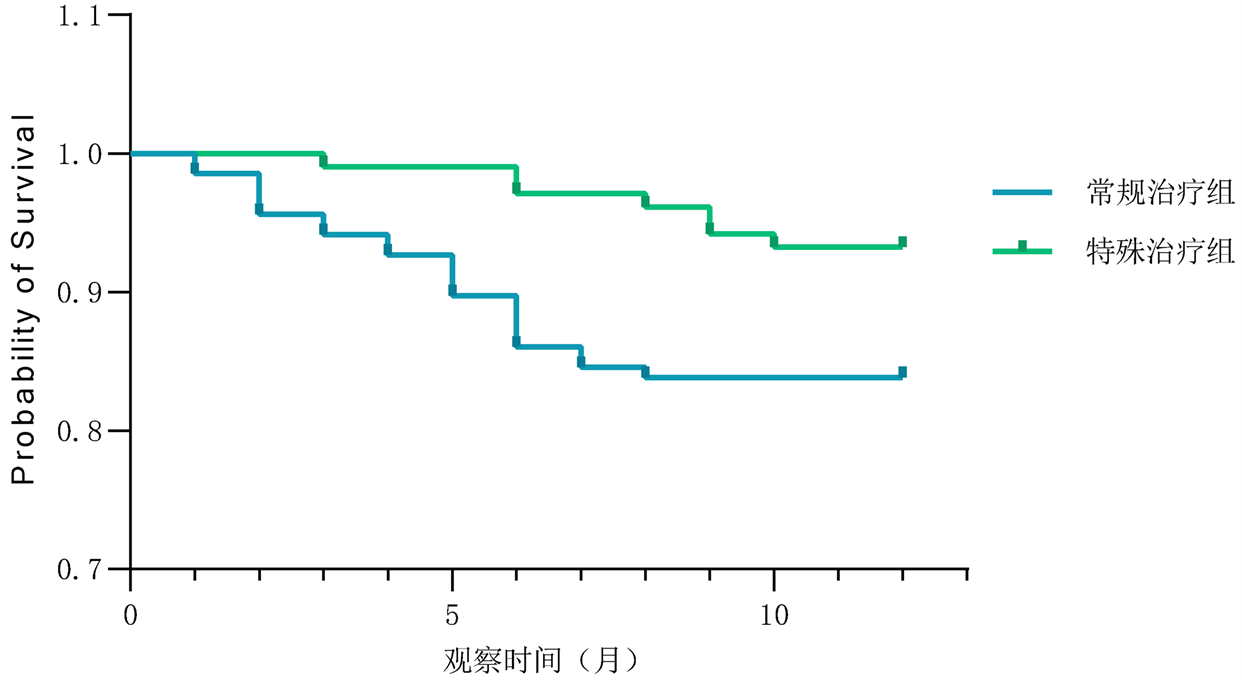
Figure 1. Survival curve analysis of two groups of elderly patients with old cerebral infarction (ending with cardiovascular and cerebrovascular complications)
图1. 两组老年陈旧性脑梗死患者的生存曲线分析(以心脑血管并发症为结局)
3.4. 老年陈旧性脑梗死心脑血管并发症影响因素的COX回归分析
3.4.1. 老年陈旧性脑梗死心脑血管并发症影响因素的单因素COX回归分析
以老年陈旧性脑梗死患者是否出现心脑血管并发症为因变量,以性别、年龄、BMI、收缩压、舒张压、24小时平均心率、总胆固醇、甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、HRV各指标、是否β受体阻滞剂治疗为自变量,进行单因素COX回归分析,结果显示,年龄、SDNN、SDANN、SDANN index、RMSSD、PNN50、LF、HF、是否给予β受体阻滞剂治疗是老年陈旧性脑梗死患者心脑血管并发症的影响因素(P < 0.05) (见表3)。
Table 3. Univariate COX regression analysis of factors influencing cardiovascular and cerebrovascular complications in elderly aged cerebral infarction
表3. 老年陈旧性脑梗死心脑血管并发症影响因素的单因素COX回归分析
3.4.2. 老年陈旧性脑梗死心脑血管并发症影响因素的多因素COX回归分析
以老年陈旧性脑梗死患者是否出现心脑血管并发症为因变量,以单因素COX回归分析中P < 0.1的因素为自变量,进行多因素COX回归分析,结果显示,SDNN、SDANN、PNN50、是否给予β受体阻滞剂治疗是老年陈旧性脑梗死患者心脑血管并发症的独立影响因素(P < 0.05) (见表4)。
Table 4. Multivariate COX regression analysis of factors influencing cardiovascular and cerebrovascular complications in elderly aged cerebral infarction
表4. 老年陈旧性脑梗死心脑血管并发症影响因素的多因素COX回归分析
4. 讨论
目前认为,缺血性卒中可造成自主神经功能紊乱,表现为交感–副交感神经调节失衡 [11] [12] 。此外,高血压 [13] [14] 、高血糖 [15] [16] 、大动脉粥样硬化 [17] [18] 可能也与脑梗死后自主神经功能紊乱相关。从脊髓到大脑皮层的各个水平均有调控自主神经功能的中枢自主神经,包括大脑皮层(岛叶、腹内侧前额叶皮层、前扣带皮层)和皮层下(杏仁核和下丘脑)和脑干(导水管周围灰质、臂旁核、孤束核、腹外侧髓质和髓质中间网状区) [5] [19] ,当上述结构受损时,就会出现对应的自主神经功能受损表现,如:血压波动、急性心肌损伤、心率失常、心力衰竭以及猝死等,因此,急性期脑梗死后自主神经功能障碍可能是心血管并发症的主要原因。Nayani [20] 等人研究证实:严重自主神经功能障碍的患者再次发生脑梗死和院内心血管并发症的可能性更高。目前关于陈旧性脑梗死HRV与心脑血管并发症的研究较少。
既往研究发现,缺血性脑卒中后慢性期仍持续存在自主神经功能受损,HRV降低 [21] [22] [23] [24] 。脑梗死患者交感–迷走神经调节失衡,迷走神经活性降低或交感神经活性升高,交感神经活性占优势,导致心率增加以及肾素–血管紧张素–醛固酮系统(RAAS)系统激活,使心脏负荷加重、心肌耗氧量增加、心肌收缩力增加、动脉收缩,导致心肌缺血;同时可影响心脏传导系统,导致心律失常;也可加重血糖血脂代谢紊乱及升高血压,均可造成心血管不良事件。动物实验证实给予β受体阻滞剂可减少脑梗死面积并改善预后 [25] [26] 。研究显示,脑梗死急性期给予β受体阻滞剂可有效预防心脏并发症及死亡率 [27] [28] 。迷走神经刺激在脑梗死急性期减轻组织损伤和慢性期功能恢复的疗效已得到证实 [29] [30] [31] 。因此,有学者提出提高迷走神经活性和/或抑制交感神经活性,恢复交感–迷走神经系统调节的平衡可能是预防脑梗死后并发症的新策略 [32] [33] 。Wang [24] 等的研究发现心血管药物应用可促进自主神经功能的恢复,且梗死后6个月仍持续存在自主神经功能障碍。目前关于脑梗死的研究均基于脑梗死急性期给予β受体阻滞剂能改善卒中预后,尚无陈旧性脑梗死给予β受体阻滞剂能否获益的相关研究。我们通过给予陈旧性脑梗死患者脑梗死后常规药物治疗联合琥珀酸美托洛尔缓释片治疗发现,特殊治疗组患者治疗前后的SDNN、SDANN、SDNN index、PNN50及HF、LF/HF全部存在差异;特殊治疗组患者治疗后的HRV时域指标SDNN、SDANN、SDNN index、PNN50及频域指标HF均高于脑梗死后常规治疗的患者,频域指标LF/HF及心脑血管并发症总数低于脑梗死后常规治疗组的患者,提示对于陈旧性脑梗死患者,给予β受体阻滞剂仍可改善预后,降低心脑血管并发症的发生,与既往研究结果一致 [34] 。除此之外,我们的研究对两组患者进行了出院后1年的随访,以发生心脑血管并发症为结局,发现与脑梗死后常规治疗组相比,给予脑梗死常规药物治疗联合β受体阻滞剂治疗组患者的心脑血管并发症发生率更低。Regina [35] 等研究发现脑梗死急性期HRV各参数与梗死1年后心脑血管并发症显著相关。我们的研究发现,SDNN、SDANN、PNN50是老年陈旧性脑梗死患者发生心脑血管并发症的独立影响因素。
我们的研究认为,陈旧性脑梗死仍可持续存在自主神经功能障碍,存在较高的心脑并发症风险,针对陈旧性脑梗死患者仍需要定期行心率变异性监测,评估自主神经功能的变化情况,并且在给予脑梗死后常规药物治疗的同时,给予适当的β受体阻滞剂或其他调节自主神经功能的药物,可预防脑梗死后心律失常、心肌梗死、心力衰竭及复发性脑梗死等不良事件的发生,从而改善预后,提高生存质量。另外,我们的研究也存在一定的局限性,纳入的均为轻–中度脑梗死患者,未对梗死部位进行分析,存在较大的选择偏倚,且我们的研究病例数较少、观察时间较短。今后需要更大规模的前瞻性研究来进一步证实。
文章引用
赵 佳,陈 瞳,耿凡琪,王 燕,张利方,韩 迪. 老年陈旧性脑梗死患者心率变异性及其干预与心脑血管并发症的影响研究
Relationship between Heart Rate Variability and the Effect of Intervention and Cardio-Cerebrovascular Complications in Elderly Patients with Old Cerebral Infarction[J]. 临床医学进展, 2023, 13(07): 11423-11432. https://doi.org/10.12677/ACM.2023.1371597
参考文献
- 1. 王拥军, 李子孝, 谷鸿秋, 等. 中国卒中报告2020(中文版) (1) [J]. 中国卒中杂志, 2022, 17(5): 433-447.
- 2. 范海青, 韩海燕, 王伟芳, 等. 中药离子导入联合常规康复训练治疗缺血性脑卒中的效果[J]. 中国临床研究, 2021, 34(11): 1581-1583.
- 3. Sposato, L.A., Hilz, M.J., Aspberg, S., et al. (2020) Post-Stroke Cardiovascular Complications and Neurogenic Cardiac Injury: JACC State-of-the-Art Review. Journal of the American College of Cardiology, 76, 2768-2785. https://doi.org/10.1016/j.jacc.2020.10.009
- 4. 李京秀, 章富君, 刘娴, 等. 心率变异性的机制及其与心血管疾病的相关性研究进展[J]. 实用心电学杂志, 2021, 30(4): 293-296.
- 5. Jimenez-Ruiz, A., Racosta, J.M., Kimpinski, K., Hilz, M.J. and Sposato, L.A. (2021) Cardiovascular Autonomic Dysfunction after Stroke. Neurological Sciences, 42, 1751-1758. https://doi.org/10.1007/s10072-021-05128-y
- 6. De Raedt, S., De Vos, A. and De Keyser, J. (2015) Autonomic Dysfunction in Acute Ischemic Stroke: An Underexplored Therapeutic Area? Journal of the Neurological Sciences, 348, 24-34. https://doi.org/10.1016/j.jns.2014.12.007
- 7. Carandina, A., Lazzeri, G., Villa, D., et al. (2021) Targeting the Autonomic Nervous System for Risk Stratification, Outcome Prediction and Neuromodulation in Ischemic Stroke. International Journal of Molecular Sciences, 22, Article 2357. https://doi.org/10.3390/ijms22052357
- 8. Tobaldini, E., Sacco, R.M., Serafino, S., et al. (2019) Cardiac Auto-nomic Derangement is Associated with Worse Neurological Outcome in the very Early Phases of Ischemic Stroke. Jour-nal of Clinical Medicine, 8, Article 852. https://doi.org/10.3390/jcm8060852
- 9. Tang, S.C., Jen, H.I., Lin, Y.H., et al. (2015) Complexity of Heart Rate Variability Predicts Outcome in Intensive Care Unit Admitted Patients with Acute Stroke. Journal of Neurology, Neuro-surgery & Psychiatry, 86, 95-100. https://doi.org/10.1136/jnnp-2014-308389
- 10. 中华医学会神经病学分会, 中华医学会神经病学分会脑血管病学组. 中国各类主要脑血管病诊断要点2019[J]. 中华神经科杂志, 2019, 52(9): 710-715.
- 11. Rupprecht, S., Finn, S., Hoyer, D., Guenther, A., Witte, O.W., Schultze, T. and Schwab, M. (2020) Association between Systemic Inflamma-tion, Carotid Arteriosclerosis, and Autonomic Dysfunction. Translational Stroke Research, 11, 50-59. https://doi.org/10.1007/s12975-019-00706-x
- 12. Yoo, H.J., Thayer, J.F., Greening, S., et al. (2018) Brain Struc-tural Concomitants of Resting State Heart Rate Variability in the Young and Old: Evidence from Two Independent Sam-ples. Brain Structure and Function, 223, 727-737. https://doi.org/10.1007/s00429-017-1519-7
- 13. 王一萌, 王焕霞, 邱妍妍, 等. 高血压前期患者动态心电图心率减速力、心率变异性检测及相关性分析[J]. 中华医学杂志, 2019, 99(47): 3741-3742.
- 14. Bassi, D., Cabiddu, R., Mendes, R.G., et al. (2018) Effects of Coexistence Hypertension and Type II Diabetes on Heart Rate Variability and Cardiorespiratory Fitness. Arquivos Brasileiros de Cardiologia, 111, 64-72. https://doi.org/10.5935/abc.20180105
- 15. Fyfe-Johnson, A.L., Muller, C.J., Alonso, A., et al. (2016) Heart Rate Variability and Incident Stroke: The Atherosclerosis Risk in Communities Study. Stroke, 47, 1452-1458. https://doi.org/10.1161/STROKEAHA.116.012662
- 16. 杨玉青, 王欣彤, 江磊磊, 等. 急性缺血性脑卒中心率变异性降低相关因素分析[J]. 东南国防医药, 2022, 24(3): 248-252.
- 17. Mayerl, C., Lukasser, M., Sedivy, R., Nie-deregger, H., Seiler, R. and Wick, G. (2006) Atherosclerosis Research from Past to Present—On the Track of Two Pathologists with Opposing Views, Carl von Rokitansky and Rudolf Virchow. Virchows Archiv, 449, 96-103. https://doi.org/10.1007/s00428-006-0176-7
- 18. Amiya, E., Watanabe, M. and Komuro, I. (2014) The Relationship between Vascular Function and the Autonomic Nervous System. Annals of Vascular Diseases, 7, 109-119. https://doi.org/10.3400/avd.ra.14-00048
- 19. Battaglini, D., Robba, C., Lopes, D.S.A., et al. (2020) Brain-Heart Interaction after Acute Ischemic Stroke. Critical Care, 24, Article No. 163. https://doi.org/10.1186/s13054-020-02885-8
- 20. Nayani, S., Sreedharan, S.E., Namboodiri, N., et al. (2016) Au-tonomic Dysfunction in First Ever Ischemic Stroke: Prevalence, Predictors and Short Term Neurovascular Outcome. Clinical Neurology and Neurosurgery, 150, 54-58. https://doi.org/10.1016/j.clineuro.2016.08.022
- 21. Tobaldini, E., Proserpio, P., Oppo, V., et al. (2020) Cardiac Autonomic Dynamics during Sleep Are Lost in Patients with TIA and Stroke. Journal of Sleep Research, 29, e12878. https://doi.org/10.1111/jsr.12878
- 22. Grilletti, J., Scapini, K.B., Bernardes, N., et al. (2018) Impaired Baroreflex Sensitivity and Increased Systolic Blood Pressure Variability in Chronic Post-Ischemic Stroke. Clinics, 73, e253. https://doi.org/10.6061/clinics/2018/e253
- 23. Dütsch, M., Burger, M., Dörfler, C., Schwab, S. and Hilz, M.J. (2007) Cardiovascular Autonomic Function in Poststroke Patients. Neurology, 69, 2249-2255. https://doi.org/10.1212/01.wnl.0000286946.06639.a7
- 24. Wang, R., Kohrmann, M., Kollmar, R., Koehn, J., Schwab, S., Kallmünzer, B. and Hilz, M.J. (2022) Cardiovascular Medication Seems to Promote Recovery of Autonomic Dysfunction after Stroke. Journal of Neurology, 269, 5454- 5465. https://doi.org/10.1007/s00415-022-11204-w
- 25. Bieber, M., Werner, R.A., Tanai, E., et al. (2017) Stroke-Induced Chronic Systolic Dysfunction Driven by Sympathetic Overactivity. Annals of Neurology, 82, 729-743. https://doi.org/10.1002/ana.25073
- 26. Goyagi, T., Kimura, T., Nishikawa, T., et al. (2006) β-Adrenoreceptor An-tagonists Attenuate Brain Injury after Transient focal Ischemia in Rats. Anesthesia & Analgesia, 103, 658-663. https://doi.org/10.1213/01.ane.0000228859.95126.69
- 27. 卢俏丽, 徐梅松, 王欢, 等. 老年脑梗死患者神经功能缺损评分与心率变异性及心脏并发症的相关性研究[J]. 中华老年医学杂志, 2019, 38(12): 1339-1340.
- 28. Sykora, M., Siarnik, P., Diedler, J., et al. (2015) β-Blockers, Pneumonia and Outcome after Ischemic Stroke: Evidence from Virtual International Stroke Trials Archive. Stroke, 46, 1269-1274. https://doi.org/10.1161/STROKEAHA.114.008260
- 29. Ay, I., Sorensen, A.G. and Ay, H. (2011) Vagus Nerve Stimulation Reduces Infarct Size in Rat Focal Cerebral Ischemia: An Unlikely Role for Cerebral Blood Flow. Brain Re-search, 1392, 110-115. https://doi.org/10.1016/j.brainres.2011.03.060
- 30. Meyers, E.C., Solorzano, B.R., James, J., et al. (2018) Vagus Nerve Stimulation Enhances Stable Plasticity and Generalization of Stroke Recovery. Stroke, 49, 710-717. https://doi.org/10.1161/STROKEAHA.117.019202
- 31. Francisco, G.E., Engineer, N.D., Dawson, J., et al. (2023) Vagus Nerve Stimulation Paired with Upper-Limb Rehabilitation after Stroke: 2- and 3-Year Follow-Up from the Pilot Study. Archives of Physical Medicine and Rehabilitation. (Article In Press) https://doi.org/10.1016/j.apmr.2023.02.012
- 32. Zhao, M., Guan, L. and Wang, Y. (2019) The Association of Au-tonomic Nervous System Function with Ischemic Stroke, and Treatment Strategies. Frontiers in Neurology, 10, Article 1411. https://doi.org/10.3389/fneur.2019.01411
- 33. Mo, J., Huang, L., Peng, J., Ocak, U., Zhang, J. and Zhang, J.H. (2019) Autonomic Disturbances in Acute Cerebrovascular Disease. Neuroscience Bulletin, 35, 133-144. https://doi.org/10.1007/s12264-018-0299-2
- 34. Maier, I.L., Karch, A., Mikolajczyk, R., et al. (2015) Effect of β-Blocker Therapy on the Risk of Infections and Death after Acute Stroke—A Historical Cohort Study. PLOS ONE, 10, e116836. https://doi.org/10.1371/journal.pone.0116836
- 35. von Rennenberg, R., Krause, T., Herm, J., et al. (2021) Heart Rate Variability and Recurrent Stroke and Myocardial Infarction in Patients with Acute Mild to Moderate Stroke. Fron-tiers in Neurology, 12, Article 772674. https://doi.org/10.3389/fneur.2021.772674
NOTES
*通讯作者Email: 2586887544@qq.com
