Advances in Clinical Medicine
Vol.
12
No.
10
(
2022
), Article ID:
56629
,
5
pages
10.12677/ACM.2022.12101293
寄生虫感染导致食管狭窄1例
石晓毅1,2,杜轩1,韩梅1,李芳菲1,王闯1,2,杨瑜婷1,2,魏瑞雪1,2,王上元1,2,姜春萌1*
1大连医科大学附属第二医院消化一科,辽宁 大连
2大连医科大学研究生院,辽宁 大连
收稿日期:2022年9月15日;录用日期:2022年10月2日;发布日期:2022年10月11日

摘要
食道内寄生虫相对少见,食道因寄生虫感染导致食管狭窄的病例既往无报道。在此,我们报告一例由寄生虫感染引起的食管狭窄。
关键词
食管狭窄,寄生虫,病例报道

A Case Report of Esophageal Stricture Caused by Parasitic Infection
Xiaoyi Shi1,2, Xuan Du1, Mei Han1, Fangfei Li1, Chuang Wang1,2, Yuting Yang1,2, Ruixue Wei1,2, Shangyuan Wang1,2, Chunmeng Jiang 1*
1Department of Gastroenterology, The Second Hospital of Dalian Medical University, Dalian Liaoning
2Graduate School of Dalian Medical University, Dalian Liaoning
Received: Sep. 15th, 2022; accepted: Oct. 2nd, 2022; published: Oct. 11th, 2022

ABSTRACT
Parasites in the esophagus are relatively rare, and no previous cases of esophageal strictures due to parasitic infections have been reported. Here, we report a case of esophageal stricture caused by a parasitic infection.
Keywords:Esophageal Stricture, Parasites, Case Report

Copyright © 2022 by author(s) and Hans Publishers Inc.
This work is licensed under the Creative Commons Attribution International License (CC BY 4.0).
http://creativecommons.org/licenses/by/4.0/


1. 引言
食管狭窄指各种原因导致的食管管径减小,导致胃酸逆流至食道而引起胸口灼热疼痛、饭后食物易逆流上涌等症状,通常用食管钡餐造影进行检查,表现为食管中下段扩张,边缘光滑,逐渐变细,呈鸟嘴状,正常的蠕动减弱或消失。食管狭窄可由先天性食管狭窄(又称先天性食管环和食管蹼)导致,也可由食管蠕动功能障碍、压力失调,免疫状态改变,如嗜酸性粒细胞性食管炎,感染,食管癌、食管炎症,或吞咽腐蚀性物质后造成的瘢痕组织导致(继发性狭窄) [1]。临床主要表现为吞咽困难、吞咽时有疼痛感、恶心、呕吐、体重减轻以及进餐后食物反流等,甚至不能进食 [2]。感染导致的食管狭窄可以是细菌、寄生虫、真菌等。既往报道辽宁地区寄生虫病感染率为0.29% (78/26520),其中蛔虫感染率为0.29% (76/26520),鞭虫感染率为0.02% (5/26520),未检出蛲虫和钩虫虫卵等;60岁以上年龄组人群寄生虫感染率相对较高(0.49%, 34/6939) [3]。
消化道寄生虫主要分为线虫、吸虫、绦虫和原虫。它们通常寄生于十二指肠、回盲部、胃和其他部位 [4]。食道寄生虫感染相对少见,因为食道具有一定的活动性,并且由于食物的促进,寄生虫往往难以附着 [5]。过去,有报道称食道寄生有线虫、蛔虫等 [6] [7] [8] 但食道因寄生虫感染导致食管狭窄的病例既往无报道。在此,我们报告一例由寄生虫感染引起的食管狭窄。
患者,男,60岁。9个月前患者出现反酸、烧心,伴腹部疼痛,呈隐痛,以脐周为著,有胸背部放射痛,夜间明显,持续2~3小时后可自行缓解,无恶心、呕吐,未予系统诊治。6个月前患者胃镜检查示:慢性非萎缩性胃炎 中–重度;平坦糜烂。肠镜检查示:慢性非特异性结肠炎轻度。腹部CT:腹腔、盆腔及腹膜后区多发钙化灶;肝左叶未见确切显示;肝右叶、脾脏、左侧肾上腺区钙化灶。予抑酸、保护肠粘膜等对症治疗后未见明显好转。近3月患者仍有反复腹部疼痛,性质及持续时间同前,食量较前明显下降,体重较前减少约10余斤,同时出现吞咽困难,进食后呕吐,食物难以下咽。腹部CT示:腹膜后多个增大淋巴结,部分钙化,腹腔淋巴结钙化,大网膜增厚伴小结节,少量腹水,多系慢性腹膜炎,结核?不排除癌性腹膜炎可能;肝左外叶萎缩,其内胆管扩张,肝右叶片状强化降低区,左叶慢性胆管炎继发实质萎缩?胆管源性肿瘤?肝、左肾及左侧肾上腺、脾脏钙化,陈旧结核?前列腺见钙化,盆腹腔多发钙化灶,腹主动脉壁钙化。PET-CT检查示:1) 胃小弯侧、腹主动脉前方、腹膜后多发代谢增高软组织密度影,大网膜增厚,代谢增高,双侧腹横肌后方、直肠前方代谢增高软组织密度影,考虑炎性病变,结核可能性大;肝脏、脾脏、胃周、胰周、左肾上腺、腹膜后、肠系膜上、双侧盆壁旁多发钙化灶,考虑陈旧性结核灶可能;肝周、盆腔积液;2) 左肺上叶无活性磨玻璃密度影,双肺散在无活性微结节,均考虑良性病变可能;左肺下叶及右肺斜裂钙化灶;双肺肺气肿;双肺门及纵隔炎性淋巴结;查T-SPOT阳性,复查痰结核菌阴性,结核抗体阴性,腹腔超声:腹腔见积液,最深位于膀胱前方,深5.8 cm。行腹腔穿刺术,抽出黄色浑浊腹水200 mL,胸腹水常规:Rivalta试验 阴性(−)、比重1.016、中性粒细胞(N) 39.00%、淋巴细胞(L) 60.00%、其它有核细胞1.00%,胸腹水生化分析:Alb 13.21 g/L、LDH 65.50 U/L、ADA 4.95 U/L。腹水细胞学提示间皮细胞不典型增生。腹水肿瘤标志物、腹水结核菌涂片未见明显异常。考虑结核性腹膜炎诊断依据不足,但不完全除外,暂予RZE抗结核治疗。后患者因进食困难,未口服抗结核药物治疗。查体:消瘦,恶病质状态,手足浮肿,腹部凹陷,无明显压痛反跳痛及肌紧张。血常规、淀粉酶测定、感染四项、心肌标志物测定、血凝常规、肾功、电解质、血脂、血糖、糖化血红蛋白、CA724、尿常规、血沉、便常规、隐血试验未见明显异常。
为了明确患者吞咽困难的原因,行食管造影示:造影剂流通畅,贲门呈鼠尾状改变,偶见造影剂通过,其上段食道明显扩张;管壁光整,柔软,舒缩功能良好;粘膜皱襞排列规则,未见明确增粗、紊乱、中断现象;未见明确龛影及充盈缺损影。影像意见:贲门失迟缓(图1)。胃镜检查示:贲门距门齿45厘米,贲门口收缩紧闭,充气后不能开放,贲门口局部黏膜有皱襞环形成,内镜加力后可以通过,食管黏膜大致正常。为了解决食管狭窄,行经口内镜下肌切开术(POME)。手术过程中发现食管末端肌层切开时见多发肌纤维间小球形肿物,白色,大小约0.5~0.6厘米,光滑,质地硬(图2)。胃近端肌层失去纤维样外观,呈致密白色鱼肉样外观,质地较韧,取部分肿物和肌组织送检。追问病史,患者有食用腌制生鱼虾的病史。病理诊断:1) (食管(瘤)1)送检物为大部分为钙化物,周围包裹纤维组织伴淋巴细胞、浆细胞浸润,纤维组织中夹杂较多腺上皮细胞巢,细胞较小,形态温和,呈腺管状和小巢状排列,未见核分裂;2) (食管(瘤)2)
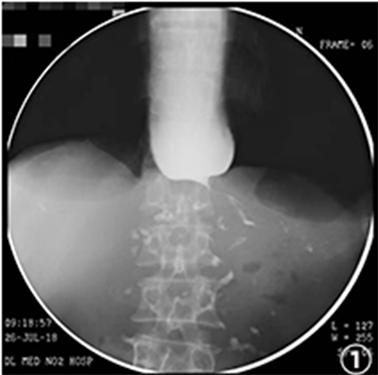
Figure 1. Esophagogram “rat tail” sign
图1. 食管造影“鼠尾征”表现
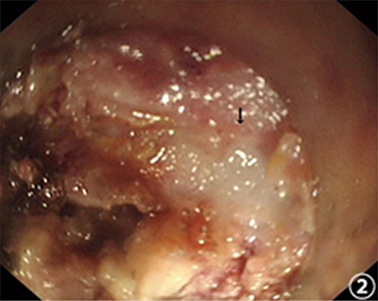
Figure 2. Endoscopic presentation of a small spherical white mass in the esophageal muscle layer
图2. 食管肌层小球形白色肿物的内镜表现
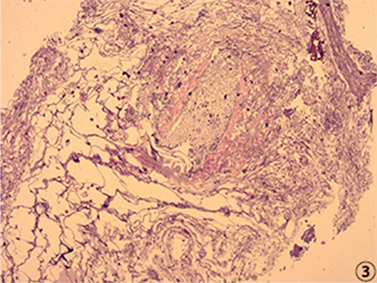
Figure 3. Microscopic presentation of a small spherical white mass removed from the esophageal muscle layer
图3. 食管肌层取出的小球形白色肿物镜下表现
送检物为非人体组织,形态似寄生虫虫体,其中可见少量真菌菌丝和孢子(PAS染色+) (图3);3) (食管(肌)3)送检物为致密的纤维组织和少量平滑肌组织,其中夹杂较多腺样及小巢状上皮细胞,细胞形态温和;4) (食管(肌)4)送检物为、纤维组织和少量平滑肌样组织,其中夹杂较多腺样及小巢状上皮细胞,细胞形态温和,局部可见钙化灶;5) 免疫组化结果:纤维组织中夹杂的腺上皮细胞AE1/AE3(+),CK7(+),CK20(−),Syn(−),CgA(−),CD56(−),Calcitonin(−),TTF-1(−),p53(+,野生型),Ki-67(+, 5%);背景纤维样组织SMA(+),S-100(−);综合上述组织病理改变,倾向寄生虫感染所致的组织反应性改变。该患者被诊断为继发性失弛缓症,因个人原因拒绝进一步住院治疗,要求出院,出院后不久,患者不幸离世。
2. 讨论
根据寄生虫的特点,蛔虫、蛲虫、钩虫、鞭虫和线虫主要寄生在肠道 [9]。寄生虫感染通常表现为腹痛、腹胀、恶心和呕吐,并可并发肠梗阻、肠穿孔和腹膜炎。寄生虫感染的临床表现常常没有特异性,非常容易与肿瘤、结核等疾病混淆。本例患者出现反复腹痛,食欲不振、吞咽困难以及腹水表现,T-SPOT阳性,遂被误诊为结核可能。然而实际的情况是寄生虫寄生在食管末端的贲门,在局部持续炎症刺激从而形成纤维组织,影响贲门的功能,导致严重的食管狭窄,使患者难以进食,从而出现体重减轻、低蛋白血症、电解质紊乱和恶病质状态。患者病程较长,寄生虫寄生部位十分隐匿,给诊断和治疗带来较大困难。遗憾的是,该患者未进行石蜡切片DNA测序,因此无法明确寄生虫的类型,进行针对性的治疗。
大连作为沿海地区,有生食或半生食鱼虾的饮食习惯,这不可避免地导致食源性寄生虫感染。食源性寄生虫病主要是经口传播,与饮食习惯密切相关。例如,华支睾吸虫是中国最常见的食源性寄生虫病,局部地区的感染率超过23% [10]。建议人们尽量不要吃生的和冷的海鲜,生食熟食砧板分开使用,养成良好的卫生习惯可能会降低食源性寄生虫感染的风险。随着医学检测方法的发展,寄生虫病的诊断数量逐年增加,但寄生虫感染的症状和体征容易与其他疾病混淆,例如结核、肿瘤等,经常发生误诊或漏诊。在接诊病人时,除了注意病人的症状、体征、既往史、个人史等,还应该高度关注流行病学史的调查,结合患者的生活史和接触史做出正确判断,从而提高寄生虫病的检出率。同时,对各类寄生虫的特异性诊断工具也应加快开发,使患者的诊断和治疗更加科学有效,避免延误疾病。
文章引用
石晓毅,杜 轩,韩 梅,李芳菲,王 闯,杨瑜婷,魏瑞雪,王上元,姜春萌. 寄生虫感染导致食管狭窄1例
A Case Report of Esophageal Stricture Caused by Parasitic Infection[J]. 临床医学进展, 2022, 12(10): 8946-8950. https://doi.org/10.12677/ACM.2022.12101293
参考文献
- 1. 陈功, 郑珊. 儿童食管狭窄的病因及诊治进展[J]. 临床小儿外科杂志, 2019, 18(6): 437-441. https://doi.org/10.3969/j.issn.1671-6353.2019.06.001
- 2. 李贞娟, 柴宁莉, 李隆松, 邹家乐, 王向东, 唐平, 令狐恩强. 大面积食管早期癌内镜下切除术后食管狭窄的影响因素分析[J]. 中华消化内镜杂志, 2021, 38(4): 293-298. https://doi.org/10.3760/cma.j.cn321463-20200703-00592
- 3. 冯晓伟, 王健辉, 耿英芝, 李飞. 辽宁省农村居民人体寄生虫感染现状调查[J]. 中华地方病学杂志, 2018, 37(8): 632-635. https://doi.org/10.3760/cma.j.issn.2095-4255.2018.08.007
- 4. 温春虹, 曾智聪, 刘将, 蔡艺玲, 张帅, 张鸣青. 消化内镜诊治寄生虫感染614例分析[J]. 中国内镜杂志, 2019, 25(12): 71-75. https://doi.org/10.3969/j.issn.1007-1989.2019.12.013
- 5. Liu, W.P., Huan, D., Wang, J.G., Lv, Q.L., Ibrahim, U., Jin, X.X. and Tao, Z.Y. (2020) Esophageal Scab Mimicking a Parasite: A Case Report. American Journal of Case Re-ports, 21, e925199. https://doi.org/10.12659/AJCR.925199
- 6. Zheng, P.P., Wang, B.Y., Wang, F., Ao, R. and Wang, Y. (2012) Esophageal Space-Occupying Lesion Caused by Ascaris lumbricoides. World Journal of Gastroenter-ology, 18, 1552-1554. https://doi.org/10.3748/wjg.v18.i13.1552
- 7. Huang, Q., Wang, J., Yang, T. and Liu, Y. (2016) Multiple Gongylonema Pulchrum Worms in a Human Esophagus. Endoscopy, 48, E24-E25. https://doi.org/10.1055/s-0035-1569657
- 8. Yan, X.L. (2016) One Case of Gongylonema pulchrum Infection in Esophagus in Human. Chinese Journal of Schistosomiasis Control, 29, 126-128.
- 9. 廖永仪, 凌娟, 杨益超. 人体肠道寄生虫感染现状及防治效果分析[J]. 医学动物防制, 2015, 31(2): 165-167. https://doi.org/10.7629/yxdwfz201502013
- 10. 吴忠道, 黄艳, 宋兰桂. 我国人体寄生虫病防治的新挑战: 食源性寄生虫病的防治[J]. 中国热带医学, 2019, 19(1): 1-3. https://doi.org/10.13604/j.cnki.46-1064/r.2019.01.01