Hans Journal of Surgery
Vol.06 No.03(2017), Article ID:21316,6
pages
10.12677/HJS.2017.63005
Diagnosis and Treatment of Secondary Hyperparathyroidism in Patients with Long-Term Chronic Renal Failure
Mingwen Zhu1, Zongming Zhang1*, Fangcai Lin1, Jieping Miao2, Pei Wang3, Chong Zhang1, Hai Deng1, Hongwei Yu1, Zhuo Liu1, Limin Liu1, Baijiang Wan1, Zixu Liu1, Haiyan Yang1, Jiahong Liao1, Xu Luo1, Xue Wen1, Wenping Wei1, Mengmeng Song1, Yue Zhao1, Nan Jiang4, Zichao Zhang4, Zhenya Zhang4, Lijie Pan4, Jinxing Guo4
1Department of General Surgery, Beijing Electric Power Hospital, Capital Medical University, Beijing
2Department of Nephrology, Beijing Electric Power Hospital, Capital Medical University, Beijing
3Department of Nuclear Medicine, Beijing Electric Power Hospital, Capital Medical University, Beijing
4Department of General Surgery, The First Affiliated Hospital, School of Medicine, Tsinghua University, Beijing

Received: Jun. 29th, 2017; accepted: Jul. 8th, 2017; published: Jul. 11th, 2017

ABSTRACT
Secondary hyperparathyroidism (SHPT) is a common complication in hemodialysis patients with chronic renal failure. For patients with refractory SHPT, who have no response to therapies such as low phosphorus diet, phosphorus binders, calcium supplements and vitamin D, parathyroidectomy has received increasing attention. However, evidence-based medicine shows that there is still controversy regarding surgical methods, efficacy and safety. Based on our experience in the diagnosis and treatment of a 61-year-old female with SHPT and chronic renal failure manifested as no urine for 18 years, we further explored the pathogenesis, clinical manifestations, supplementary examination, and treatment of SHPT in order to further improve the treatment of this disorder.
Keywords:Secondary Hyperparathyroidism (SHPT), Chronic Renal Failure (CRF), Parathyroid Hormone (PTH), Parathyroidectomy (PTX), Parathyroid Gland Autotransplantation
长期慢性肾衰患者继发性甲状旁腺功能 亢进症诊治体会
朱明文1,张宗明1*,林方才1,缪洁萍2,王培3,张翀1,邓海1,于宏伟1,刘卓1, 刘立民1,万柏江1,刘子旭1,杨海燕1,廖家红1,骆旭1,温雪1,魏文平1, 宋蒙蒙1,赵月1,姜楠4,张子超4,张振亚4,潘丽洁4,郭金星4
1首都医科大学北京电力医院普外科,北京
2首都医科大学北京电力医院肾内科,北京
3首都医科大学北京电力医院核医学科,北京
4清华大学临床医学院第一附属医院普外科,北京

收稿日期:2017年6月29日;录用日期:2017年7月8日;发布日期:2017年7月11日

摘 要
继发性甲状旁腺功能亢进症(secondary hyperparathyroidism, SHPT)是慢性肾衰长期血液透析患者的常见并发症,对于通过低磷饮食、磷结合剂、补充钙剂和维生素D等内科保守治疗无效的难治性SHPT,甲状旁腺切除术日益受到重视,但其手术指征尚缺乏可靠的循证医学证据。本文结合我们对一例18年无尿的61岁SHPT患者的诊治体会,深入探讨SHPT的发生机制、临床表现、辅助检查、治疗原则,以期进一步提高其治疗效果。
关键词 :继发性甲状旁腺功能亢进症,慢性肾功能衰竭,甲状旁腺激素,甲状旁腺切除术,自体甲状旁腺移植术

Copyright © 2017 by authors and Hans Publishers Inc.
This work is licensed under the Creative Commons Attribution International License (CC BY).
http://creativecommons.org/licenses/by/4.0/


1. 引言
继发性甲状旁腺功能亢进症(secondary hyperparathyroidism, SHPT)是慢性肾衰长期血液透析(hemodialysis, HD)患者的常见并发症,其发生率随HD年限延长而增加 [1] 。SHPT患者由于甲状旁腺激素(parathyroid hormone, PTH)分泌增加,导致钙磷代谢紊乱,临床上常表现为全身骨痛、皮肤瘙痒、多发性骨折,甚至引起心血管事件的发生率和病死率显著增加,严重影响患者生活质量和生存期 [2] 。对于通过低磷饮食、磷结合剂、补充钙剂和维生素D等内科保守治疗无效的难治性SHPT,甲状旁腺切除术(parathyroidectomy, PTX)日益受到重视,但其手术指征目前尚缺乏可靠的循证医学证据 [3] ,手术方式、疗效与安全性也存在争议 [4] 。本文结合我们对一例SHPT患者的诊治体会,深入探讨SHPT的发生机制、临床表现、诊治策略,以期进一步提高其治疗效果。
2. 病例资料
患者,女,61岁,因“慢性肾功能衰竭行血液透析(每周4次)治疗18年、甲状旁腺切除术后6年”于2016年5月17日入院。
入院6年前,患者全身骨痛伴皮肤瘙痒,身高缩短10 cm,血甲状旁腺激素(parathyroid hormone, PTH)显著增高,诊断为SHPT,于2010年9月9日行第一次手术(PTX),在正常位置仅找到3个甲状旁腺(图1(a)~(c)),予以完整切除,病理报告为符合结节性甲状旁腺增生伴间质纤维化及钙化。术后3个月PTH下降不明显,骨痛、皮肤瘙痒症状也无显著改善,甲状旁腺99mTc-甲氧基异丁基异腈(methoxy isobutyl isonitrile, MIBI)双时相显像发现上纵膈内单个异位甲状旁腺显像,2010年12月29日行第二次手术(纵劈胸骨、胸骨后甲状旁腺切除、左胸大肌内自体甲状旁腺移植术,术中见右胸锁关节深面有一直径约1.5 cm的结节状肿物(图1(d)),病理证实为分化好的甲状旁腺组织结节状增生,术后PTH降至正常,骨痛、皮肤瘙痒等症状消失,维持6年。
入院2个月前,因复发全身骨痛、皮肤瘙痒,逐渐加重,B超发现甲状腺左侧叶外下方可见一个2.2 × 0.6 cm的结节状肿物,2016年3月23日行第三次手术(可疑复发甲状旁腺切除术),术中见左颈总动脉下外侧有一直径约2.5 cm的结节状肿物,术后病理报告为淋巴结组织反应性增生。
入院后,复查B超发现左胸壁多发低回声结节,甲状旁腺99mTc-MIBI双时相显像见左胸壁软组织病灶摄取功能增强,入院后2天(2016年5月19日)行第四次手术(自体移植甲状旁腺部分切除术),术中切除左胸大肌内明显增生肿大的4个自体移植甲状旁腺(图1(e)),病理报告为横纹肌组织内见继发性增生的甲状旁腺组织(图1(f)),术后即刻血PTH由术前的1464 pg/ml下降到434.6 pg/ml,术后骨痛、皮肤瘙痒等症状明显缓解。术后随访一年,无明显骨痛、皮肤瘙痒等不适。
3. 讨论
3.1. 发病机制
SHPT是慢性肾衰及其所致的血清钙、磷、维生素D代谢紊乱的代偿性反应。慢性肾衰患者的肾小球滤过率下降,导致磷潴留,高磷血症抑制肾脏活性维生素D生成通路而造成活性维生素D缺乏,使肠道对钙的吸收减少,引起血钙降低。低血钙持续刺激甲状旁腺,引起甲状旁腺不断增生,导致PTH分泌增多,促使血钙升高,最终导致相对高钙 [5] 。同时,肾衰患者的有效肾实质减少,肾近端小管分泌1α-羟化酶减少,抑制25-维生素D3转化为1,25-二羟维生素D3,进而显著增加PTH的基因转录,增加PTH的合成与分泌 [6] 。随着PTH的增高,甲状旁腺细胞钙离子受体的敏感性下降,故后期即使血钙升高,但仍然会分泌过多的PTH,甲状旁腺功能亢进加重,形成一个恶性循环 [7] ,从而导致SHPT发生和进行性加重。
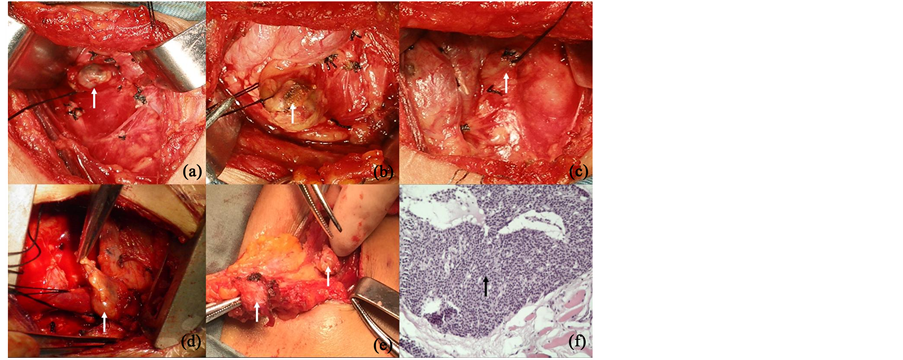
Figure 1. Parathyroidectomy and pathological analysis
图1. 甲状旁腺切除术中所见及病理检查,(a)-(c)第一次术中见正常位置的3个甲状旁腺(箭头);(d)第二次术中见右胸锁关节深面的1个甲状旁腺(箭头);(e)第四次术中见左胸大肌内明显增生肿大的自体移植甲状旁腺(箭头);(f)第四次术后病理报告为横纹肌组织内见继发性增生的甲状旁腺组织(箭头)
3.2. 临床表现
SHPT早期患者可无明显的症状,但随着疾病进展,可出现多系统损害:①骨骼系统:可表现为骨痛、关节痛、骨质疏松、纤维性骨炎、病理性骨折、急性关节周围炎、假性痛风、自发性肌腱断裂、转移性钙化等骨骼损害。严重者可表现为身高明显缩短的退缩人综合征。本例患者的身高即缩短了10 cm。②血液系统:患者多有贫血、白细胞减少和血小板功能不全等,可加重肾性贫血;③精神及神经系统:表现为周围神经病变,肌肉无力,步态紊乱,易激惹,注意力不集中,消沉,失眠,燥热等。④循环系统:可引起心脏器质性病变,左室射血分数减少、心力衰竭,并可发生高血压、动脉硬化等。此外,皮肤瘙痒、皮肤钙化、软组织肿瘤样钙化、溃疡、坏死等钙化防御表现也十分常见。本例患者有贫血貌、骨痛明显、骨质疏松,影响日常活动,并伴有严重的皮肤瘙痒及失眠、燥热症状。手术后症状明显改善,生活质量显著提高。
3.3. 辅助检查
3.3.1. 实验室检查
常用的实验室检查有血钙、血磷、碱性磷酸酶、PTH等。患者血钙降低或正常,如果出现持续性高血钙则往往提示已经形成甲状旁腺自主分泌性增生结节或腺瘤。血磷正常或升高。碱性磷酸酶可以升高,升高程度与甲状旁腺功能亢进的严重程度成正比。PTH是诊断继发性甲状旁腺功能亢进重要的指标,在尿毒症早期,肾小球滤过率小于70 ml/min时即出现血浆PTH轻度升高,到后期升高更明显。本病例患者术前PTH明显增高。
3.3.2. 影像学检查
常用的影像学检查方法主要是B超、99mTc-MIBI双时相显像。二者联合应用,可检测到64.6%甲状旁腺,较单用B超定位诊断的51.2%和单用99mTc-MIBI双时相显像的53.5%的准确率明显提高 [8] 。术前准确定位是SHPT手术成功的关键,同时应注意有无异位甲状旁腺。有研究 [9] 对503例尸体进行解剖,结果发现有4枚甲状旁腺者占84%,有5枚及以上者占13%,额外甲状旁腺常位于胸腺中,是甲状旁腺切除术后发生持续性SHPT的常见原因。本病例患者就有1枚异位甲状旁腺位于上纵膈内,并且引起了SHPT第一次手术后复发。
3.4. 治疗
SHPT的药物治疗 [10] :①限制饮食中磷的摄入,滤过治疗清除磷,并应用磷结合剂;②通过滤过治疗清除钙和限制饮食中钙摄入而维持适当的钙浓度;③应用骨化三醇及其类似物抑制PTH分泌 [11] ;④应用钙敏感受体激动剂盐酸西那卡塞 [12] ,通过磷脂酶C动员细胞内储存钙及钙离子通道开放增加细胞外钙内流两种途径使细胞内钙离子浓度升高,进而抑制PTH的分泌;大剂量时可使降钙素上升,抑制甲状旁腺组织增生,降低破骨细胞活性,有利于骨的重塑 [13] ,但其长期应用的安全性、有效性有待进一步验证。
SHPT的手术指征 [14] [15] :①血PTH持续 > 800 pg/ml [16] ,临床症状严重,如骨骼畸形、骨折及尿毒症性小动脉病等;②药物治疗无效的持续性高血钙和(或)高血磷;③对活性维生素D药物治疗抵抗;④颈部高频多普勒超声显示至少1个甲状旁腺增大,最大径 > 1 cm,且有丰富的血流;⑤肝功能及凝血指标正常。本病例患者血PTH > 800 pg/ml,且药物治疗无效,符合上述手术指征。
SHPT的手术方式 [5] :1) 甲状旁腺全切除(total parathyroidectomy, TPTX) [17] [18] ,全部切除甲状旁腺及可疑甲状旁腺组织,优势在于避免术后复发,不足在于术后可能发生顽固性低钙血症 [19] ,须长期服用维生素D及钙替代治疗,但也有报道并无严重的低钙血症 [20] 。2) 甲状旁腺次全切除(subtotal parathyroidectomy, SPTX),找到所有的甲状旁腺,只在原位保留最小的腺体的一半,其余全部切除。该术式的优势在于术后低钙血症发生率低,不足在于残存的甲状旁腺组织有可能引起SHPT复发。3) 甲状旁腺近全切除(near-total parathyroidectomy, NPTX),找到所有的甲状旁腺,只在原位保留最小的腺体的1/4,其余全部切除,同样存在残存的甲状旁腺组织引起SHPT复发的可能。4) 甲状旁腺全切除 + 自体移植术(TPTX with autotransplantation, TPTX + AT) [21] ,找到所有甲状旁腺并全部切除,取最小、最“正常”的一枚,切成片状或粉末状,称取60~100 mg移植于前臂肌肉内(无动静脉瘘的上肢)或胸锁乳突肌内,甚至皮下 [22] 。该术式既可避免术后低血钙,又能有效缓解症状,但也有其局限性,即自体移植的甲状旁腺可以引起SHPT复发 [23] 。本病例患者行左胸大肌内自体甲状旁腺移植术,术后6年移植的甲状旁腺复发SHPT,再次进行了手术治疗,因无法将移植的甲状旁腺全部找到并切除,故患者术后血PTH未能降到正常,但切除明显增生肿大的4个自体移植甲状旁腺后血PTH即刻下降70.3% (由术前的1464 pg/ml下降到术后的434.6 pg/ml),并且症状显著缓解,随访一年症状无复发。
本例18年无尿的慢性肾功能衰竭合并SHPT患者,先后经过正常位置甲状旁腺切除、异位甲状旁腺切除 + 自体甲状旁腺移植、可疑复发甲状旁腺切除、自体移植甲状旁腺部分切除,共4次手术,最终康复。该病例诊治经验表明,长期慢性肾衰可引起SHPT,如果药物治疗无效,可考虑实施甲状旁腺切除术,并以甲状旁腺次全切除术为比较理想的手术方式。对于异位、自体移植甲状旁腺引起的SHPT术后复发,准确的术前定位诊断、娴熟的手术技术是其避免和治疗的有效措施。
文章引用
朱明文,张宗明,林方才,缪洁萍,王培,张翀,邓海,于宏伟,刘卓,刘立民,万柏江,刘子旭,杨海燕,廖家红,骆旭,温雪,魏文平,宋蒙蒙,赵月,姜楠,张子超,张振亚,潘丽洁,郭金星. 长期慢性肾衰患者继发性甲状旁腺功能亢进症诊治体会
Diagnosis and Treatment of Secondary Hy-perparathyroidism in Patients with Long-Term Chronic Renal Failure[J]. 外科, 2017, 06(03): 31-36. http://dx.doi.org/10.12677/HJS.2017.63005
参考文献 (References)
- 1. 曾林文, 吴鸣, 宗兵, 等. 尿毒症继发性甲状旁腺功能亢进症手术治疗的现状[J]. 中国现代普通外科进展, 2015, 18(11): 922-924.
- 2. 马进, 耿小平, 陈江明, 等. 甲状旁腺全切除加前臂皮下移植术治疗艮性肾衰继发性甲状旁腺功能亢进症[J]. 中华普通外科杂志, 2016, 31(4): 333-337.
- 3. Van der Plas, W.Y., Engelsman, A.F., Özyilmaz, A., et al. (2017) Impact of the Introduction of Calcimimetics on Timing of Parathyroidectomy in Secondary and Tertiary Hyperparathyroidism. Annals of Surgical Oncology, 24, 15-22.
- 4. Tentori, F., Wang, M., Bieber, B.A., et al. (2015) Recent Changes in Therapeutic Approaches and Association with Outcomes among Patients with Secondary Hyperpara-thyroidism on Chronic Hemodialysis: The DOPPS Study. Clinical Journal of the American Society of Nephrology, 10, 98-109.
- 5. 任捷艺, 康杰, 伍波, 邓先兆, 丁政, 艾开兴, 樊友本. 维持性血液滤过治疗继发性甲状旁腺功能亢进的诊治进展[J]. 中华外科杂志, 2014, 52(9): 713-716.
- 6. Dusso, A.S., Thadhani, R. and Slatopolsky, E. (2004) Vitamin D Receptor and Analogs. Seminars in Nephrology, 24, 6-10.
- 7. Chen, .RA. and Goodman, W.G. (2004) Role of the Calcium-Sensing Receptor in Parathyroid Gland Physiology. American Journal of Physiology-Renal Physiology, 286, 1005-1011.
- 8. 花瞻, 姚力, 张凌, 卞维静. 肾性甲状旁腺功能亢进外科治疗术前高频彩超和99m Tc-MIBI双时相显像的应用[J]. 中国骨质疏松杂志, 2010, 16(8): 580-583.
- 9. Akerström, G., Malmaeus, J. and Bergström, R. (1984) Surgical Anatomy of Human Parathyroid Glands. Surgery, 95, 14-21.
- 10. 李春红, 田洁. 继发性甲状旁腺功能亢进症的药物治疗进展[J]. 医学综述, 2016, 22(11): 2171-2174.
- 11. 陈璐璐. 继发性甲状旁腺功能亢进的内科治疗[J]. 中国实用外科杂志, 2008, 28(3): 174-177.
- 12. Tominaga, Y., Matsuoka, S. and Uno, N. (2009) Surgical and Medical Treatment of Secondary Hyperparathyroidism in Patients on Continuous Dialysis. World Journal of Surgery, 33, 2335-2342. https://doi.org/10.1007/s00268-009-9943-3
- 13. 周燕, 周玉坤. 继发性甲状旁腺功能亢进症的药物治疗进展[J]. 实用医学杂志, 2011, 27(24): 4356-4358.
- 14. 张凌, 闫彩芸, 姚力. 难治性继发性甲状旁腺功能亢进症的外科治疗[J]. 中国血液净化, 2012, 11(7): 349-351.
- 15. Ho, L.C., Hung, S.Y., Wang, H.H., et al. (2016) Parathyroidectomy Associates with Reduced Mortality in Taiwanese Dialysis Patients with Hyperparathyroidism: Evi-dence for the Controversy of Current Guidelines. Scientific Reports, 6, 19150. https://doi.org/10.1038/srep19150
- 16. Ma, T.L., Hung, P.H., Jong, I.C., et al. (2015) Parathyroidectomy Is Associated with Reduced Mortality in Hemodialysis Patients with Secondary Hyperparathyroidism. BioMed Research International, 2015, Article ID: 639587. https://doi.org/10.1155/2015/639587
- 17. Lin, H.C., Chen, C.L., Lin, H.S., et al. (2014) Parathyroidectomy Im-proves Cardiovascular Outcome in Nondiabetic Dialysis Patients with Secondary Hyperparathyroidism. Clinical Endocrinology, 80, 508-515. https://doi.org/10.1111/cen.12333
- 18. Puccini, M., Carpi, A., Cupisti, A., et al. (2010) Total Parathyroidectomy without Autotransplantation for the Treatment of Secondary Hyperparathyroidism Associated with Chronic Kidney Dis-ease: Clinical and Laboratory Long-Term Follow-Up. Biomedicine & Pharmacotherapy, 64, 359-362. https://doi.org/10.1016/j.biopha.2009.06.006
- 19. Wetmore, J.B., Liu, J., Do, T.P., et al. (2016) Changes in Secondary Hyperparathyroidism-Related Biochemical Parameters and Medication Use Following Parathyroidectomy. Nephrology Dialysis Transplantation, 31, 103-111. https://doi.org/10.1093/ndt/gfv291
- 20. Jia, X., Wang, R., Zhang, C., et al. (2015) Long-Term Outcomes of Total Parathyroidectomy with or without Autoimplantation for Hyperparathyroidism in Chronic Kidney Disease: A Me-ta-Analysis. Therapeutic Apheresis and Dialysis, 19, 477-485. https://doi.org/10.1111/1744-9987.12310
- 21. Naranda, J., Ekart, R. and Pečovnik-Balon, B. (2011) Total Parathyroid-ectomy with Forearm Autotransplantation as the Treatment of Choice for Secondary Hyperparathyroidism. Journal of In-ternational Medical Research, 39, 978-987. https://doi.org/10.1177/147323001103900333
- 22. Conzo, G., Della Pietra, C., Tartaglia, E., et al. (2014) Long-Term Function of Parathyroid Subcutaneous Autoimplantation after Presumed Total Parathyroidectomy in the Treatment of Secondary Hyperparathyroidism. A Clinical Retrospective Study. International Journal of Surgery, 12, S165-S169. https://doi.org/10.1016/j.ijsu.2014.05.019
- 23. Kim, B.K., Lee, J. and Sun, W.Y. (2016) Recurrent Hyperparathy-roidism Due to Proliferation of Autotransplanted Parathyroid Tissue in a Multiple Endocrine Neoplasia Type 2A Patient. Annals of Surgical Treatment and Research, 91, 145-148.
NOTES
*通讯作者。