Advances in Psychology
Vol.
12
No.
06
(
2022
), Article ID:
52878
,
14
pages
10.12677/AP.2022.126258
临床实习护生的心理健康是否受到了COVID-19疫情流行的影响?
耿文垚,杨富国,朱秀丽,韩晶,杨秀玲,刘翠萍,刘恒
青岛大学护理学院,山东 青岛
收稿日期:2022年5月6日;录用日期:2022年6月15日;发布日期:2022年6月27日

摘要
目的:评估中国XX市COVID-19疫情期间临床实习护生的心理健康状况,以便进行有针对性的心理援助。方法:采用横断面调查设计。本研究共包括145名临床实习护生。采用感知压力量表(PSS-10)、焦虑自评量表(SAS)和护士压力评定量表来评估感知压力、焦虑水平和压力源。结果:临床实习护生的感知压力处于中等水平;临床实习护生也有不同程度的焦虑,其中轻度焦虑(36.28%),中度焦虑(15.04%),重度焦虑(7.08%)。结论:研究表明,COVID-19的流行可能与心理健康有关。因此,在此期间临床实习护生的心理健康问题需要特别关注。有必要由相关人员及时提供咨询,提高他们的应对能力。
关键词
COVID-19,临床实习,护理学生,心理健康

Whether the Mental Health of Clinical Practice Nursing Students Has Been Affected by the COVID-19?
Wenyao Geng, Fuguo Yang, Xiuli Zhu, Jing Han, Xiuling Yang, Cuiping Liu, Heng Liu
School of Nursing, Qingdao University, Qingdao Shandong
Received: May 6th, 2022; accepted: Jun. 15th, 2022; published: Jun. 27th, 2022

ABSTRACT
Aim: To assess the mental health status of clinical practice nursing students during the COVID-19 outbreak for targeted psychological assistance in XX, China. Method: A cross-sectional survey design. This study included a total of 145 clinical practice nursing students. The Perceived Stress Scale (PSS-10), Self-Assessment Anxiety Scale (SAS), and Stress Rating Scale were used to assess perceived stress, anxiety levels, and stressors. Results: The apparent pressure of clinical practice nursing students was at a moderate level, and most of them are in fluctuating levels of nervousness, with gentle uneasiness (36.28%), moderate tension (15.04%), and extreme tension (7.08%). Conclusion: We suggest that the prevalence of COVID-19 may be associated with mental health. As a result, COVID-19 clinical practice nursing students’ mental health issues require special attention. It is necessary for the appropriate personnel to provide timely counseling and to improve their ability to cope.
Keywords:Corona-Virus Disease 2019, Clinical Practice, Nursing Students, Mental Health

Copyright © 2022 by author(s) and Hans Publishers Inc.
This work is licensed under the Creative Commons Attribution International License (CC BY 4.0).
http://creativecommons.org/licenses/by/4.0/


1. 引言
COVID-19已成为全球的公共卫生威胁,该病毒通过呼吸道飞沫和密切接触传播,具有高度传染性和致病性。由于确诊病例的迅速增加,世界卫生组织(WHO)于2020年1月30日宣布COVID-19大流行病为国际关注的公共卫生紧急情况(World Health Organization, 2020a)。自该疾病爆发以来并持续至今,世界各地实施一些非常规措施来控制COVID-19的传播,包括对一些城市进行封锁,关闭娱乐场所、商场和商店,以及药店和杂货店(Heymann & Shindo, 2020),限制工作场所(World Health Organization, 2020b)。其中,为阻止COVID-19疫情蔓延而采取的隔离措施对许多人来说是一种新的体验。然而,这种措施必须迅速实施,而且民众没有计划去应对。由于担心疫情的蔓延和相关的经济后果,这种突然的变化会引起心理健康问题,如焦虑(Usher et al., 2020)。据研究,COVID-19的流行会对人群产生心理健康问题,如焦虑、抑郁、压力、睡眠问题和创伤后胜利障碍(Dragioti et al., 2022)。
众所周知,冠状病毒疾病具有负面的社会、经济和心理后果(Badahdah et al., 2020)。由于病毒和流行病的不确定性,人们的心理健康问题正变得越来越明显。根据一项对不同人群心理健康的研究结果,在COVID-19流行期间的心理健康问题很普遍(Cao et al., 2020),其压力在不同人群中可能有所不同。COVID-19疾病本身的特点是面临大流行的人们最大的压力来源(Chen et al., 2020)。首先,在中国疫情流行期间进行的一项普通人群心理健康的大型在线调查结果显示,焦虑症的患病率为31.6%,抑郁症的患病率为27.9% (Shi et al., 2020)。另外在疾病大流行期间,医护人员更可能产生的负面消极心理(Lee et al., 2018)。同样,医学生也可能比非医学生承受更多的心理压力。大约44.1%的医学生在这一时期会有与生活和同伴脱节的感觉(Meo et al., 2020)。这些医学生中约有30.7%被确认为有急性应激障碍(Zhang et al., 2021)。最后,在COVID-19爆发之后对中国大学生的心理健康进行的评估显示,与普通大学生相比,医学生的心理健康状况更差(Ye et al., 2020)。
当疫情肆虐全球,危及人们的生命和健康安全时,医护人员始终坚守在第一线。作为这次突发公共卫生事件的主力军,他们不得不面对各种特殊情况,如确诊和疑似病例的增加,缺乏足够的药物和医疗措施,缺乏足够的情感和物质支持,这些都可能导致他们出现焦虑、抑郁和其他心理健康问题。此外,近年来,护士的心理健康受到广泛关注,特别是在重大事件中(Shen et al., 2021)。毋庸置疑,护士在抗击疫情方面发挥着非常重要的作用。在印度和新加坡进行的一项研究表明,在卫生保健人员的样本中,其中39.2%是护士,29.6%是医生,3.8%报告了中度到重度的心理困扰(Chew et al., 2020)。在COVID-19爆发之前,护士的主要压力来源来自于与病人的沟通、繁重的工作等(Tong & Epeneter, 2018)。在COVID-19期间,对一线护士进行调查发现,感知压力水平较高,抑郁和倦怠程度适中(Murat et al., 2021)。当COVID-19爆发并在短时间内广泛传播时,护士主要的压力来自于高风险的工作环境、防护资源匮乏、对感染的恐惧,以及歧视和隔离(Hamama et al., 2021)。
一些研究表明护生在整个护理项目中经历的心理压力水平越来越高(Deary et al., 2003)。(Zhu et al., 2021)等人指出,在COVID-19疫情期间,护生的心理压力问题需要关注。临床实习护生进入一个陌生的临床环境时,似乎会经历高水平的压力(Chang et al., 2005)。在COVID-19爆发前进行的一些研究结果显示,护理学生的压力和焦虑水平高于其他专业的学生(Zeng et al., 2019)。在COVID-19疫情期间,2020年3月在中国进行的一项研究调查显示,护理学生的焦虑和抑郁患病率分别为34.97%和40.22% (Bagcchi, 2020)。护理专业的一个特点是,学生需要在医院作为护士参与临床实习,这表明将被病人视为正常的医护人员。在疫情流行期间,人们对未知的病毒感到恐惧,并开始对护士,甚至是护生表现出偏见,甚至会被一些人指控为潜在的COVID-19传播者(Abdulah et al., 2021)。尽管他们是对抗COVID-19和其他疾病的重要后备力量。
在中国,由于疫情反反复复,没有一个明确的终点,使学生的不良情绪长期存在。由于疫情防控的需要,临床实习护生需被隔离在家,进行线上学习。由此,随着疫情的发展,传统的教学模式已经逐渐转变为网络教育模式。但是在线教育不像传统教育模式那样以学生为中心,这些突然的变化可能会导致临床实习护生的心理压力(Harries et al., 2021)。COVID-19大流行引起了护理学生的焦虑和压力(Fitzgerald, & Konrad, 2021),这对护理学生来说是一个挑战。在COVID-19疫情大流行期间,临床实习护生由于工作、学习和就业的不确定性导致心理压力。
具体来说,(Labrague et al., 2017)等人表明,在COVID-19疫情爆发前,护生有两个重要的压力来源,学术压力和临床压力,与学术领域相关的压力源包括繁重的作业、连续的考试和学习工作量;与临床领域相关的压力源包括缺乏专业的临床护理技能和知识,与病人、家属和老师同学的互动,以及繁重的工作。(Majrashi et al., 2021)等人确定了在COVID-19爆发期间与护理学生相关的四个主要压力源,它们分别是远程在线学习的压力、学习工作量的压力、临床培训的压力和对病毒感染的恐惧。一项对护生的前瞻性观察研究结果显示,是否通过在线考试也是护生的压力源(Gallego et al., 2020)。关于工作量,一项研究显示,16.7%的临床实习护生报告说,由于确诊的COVID-19感染的病人增加,导致工作量增加(Deo et al., 2020)。也有人认为,在当前COVID-19大流行期间,影响临床实习护生的压力是由于缺乏关于COVID-19的充分准备和预防措施(Aslan & Pekince, 2020)。在尼泊尔进行的一项研究表明,由于没有为COVID-19预防措施和防护资源做好充分的准备(Deo et al., 2020),给临床实习护生带来了额外的压力。当然随着COVID-19确诊和疑似病例的增加,防护资源和设备的短缺,以及巨大的任务量都可能导致护生的心理负担。尤其是在医院实习的临床实习护生,由于缺乏临床实习经验和各种资源支持,面临着巨大的挑战。
本研究的目的是评估临床实习护生在COVID-19疫情期间所经历的心理健康状况,并为相关机构制定相关措施提供借鉴。本研究重点关注临床实习护生的心理健康状况,为今后研究可能面临危机的临床实习护生的心理问题打下基础。
2. 方法
2.1. 研究对象
本研究方案符合《Strengthening the Reporting of Observational Studies in Epidemiology》(STROBE)的横断面研究指南(补充文件1)。本研究采用了横断面和描述性设计。通过方便抽样,从XX市某医院选取145名临床实习护生。本次横断面调查包括145名临床实习护生,包括35名男学生和110名女学生,平均年龄22岁。受试者都签署知情同意书并自愿参加。纳入标准:无沟通障碍的临床实习护生。排除标准:① 精神健康状况不加;② 确认或怀疑的COVID-19病例。且受试者均为知情同意和自愿参与。共发放问卷145份,回收有效焦虑自评问卷113份,问卷回收率(78.5%)。回收有效的PSS-10问卷121份,问卷有效率(84.0%)。同时,收集了121份有效的护生实习压力评定量表,有效回收率(84.0%)。
2.2. 研究工具
我们的调查包括一般信息调查表。其中包括年龄、性别、是否为独生子女、是否为班干部、选择护理专业的意愿、临床实习的累计时间、常住地、父母职业是否与医疗事业有关等一般信息。
PSS-10是一个用来测量一个人对日常生活中发生的事件的感知压力的量表,由(Cohen, Kamarck, & Mermelstein, 1983)开发。它已被广泛用于评估护理学生的压力(Sheu et al., 2002)。该问卷由10个项目组成,根据受访者的四点Likert量表来评估过去一个月的压力水平,量表从0到4,分数为“0-从不,1-几乎不,2-有时,3-相当经常,4-非常经常”。量表得分越高,感知压力就越强。PSS-10的Cronbach’s alpha系数为0.78。
SAS是一个具有良好可靠性和有效性的焦虑评估工具,由(Zung, 1971)编制。本研究使用了SAS的中文版本,其Cronbach’s alpha系数为0.931。该量表包括20个项目。前15个问题的评分标准是:1——有一点时间,2——有一些时间,3——有一部分时间是好的,或4——有大部分时间。最后5个问题的评分标准是:4分——少量时间,3分——部分时间,2分——好的部分时间,或1分——大部分时间。根据中国常模的结果,SAS标准分的临界值是50。总分 < 50为正常,50 ≤ 总分 < 60为轻度焦虑,60 ≤ 总分 < 70为中度焦虑,总分 ≥ 70为严重焦虑。
护生实习压力评定量表包括6个维度和37个项目。这些维度是工作性质、工作量、实习准备、人际关系、工作支持和学习与工作的冲突。该量表可以科学、客观地测量临床实习护生在实习期间的压力。该量表采用Likert-4级评分法。0代表无压力,1代表轻度压力,2代表中度压力,3代表重度压力。分数越高,工作压力越大。Cronbach’s alpha系数为0.937,具有良好的信度和效度。
2.3. 数据收集
数据收集于2020年6月1日,持续到2020年11月31日。问卷之星(一个专业的在线调查平台)被用来将问卷转换成电子问卷。我们在问卷中解释了目的和方法,并确保所有数据是保密的。临床实习护生可以通过扫描二维码自愿和匿名地参与本研究。完成问卷的时间估计为15分钟。
2.4. 伦理批准
本研究已经得到了XX大学医学部伦理委员会的批准。作者声明,有助于本研究的所有程序都符合2013年修订的《赫尔辛基宣言》以及相关国家和机构的人类实验委员会的伦理标准。本研究为所有受试者提供知情同意说明/选择,并保证匿名参与和保密,以及他们在任何时候选择退出的权利。
2.5. 数据分析
采用SPSS 26.0统计软件进行数据分析。二级分类数据采用独立样本t检验,多重分类数据采用单因子方差分析。对计数数据采用了描述性分析。而p < 0.05为有统计学意义。
3. 结果
被调查者的平均年龄为21.75岁(SD = 1.19),82.6% (n = 100)的被调查者年龄大于20岁。大多数参与者是女性(75.2%; n = 91),53.7% (n = 65)是独生子女。大多数参与者是班级干部(65.3%; n = 79)。选择护理职业是因为个人兴趣(48.8%; n = 59),临床实习时间不超过8个月(62.8%; n = 76),居住在农村(53.7%; n = 65),以及父母的职业与医疗无关(65.3%; n = 79)。见表1。
Table 1. General information questionnaire (N = 121)
表1. 一般资料调查表(N = 121)
PSS量表得分的平均值为29.08 (SD = 5.22),这表明压力水平是中等的。此外,压力分值在0到40之间。表2列出了pss-10平均量表得分与参与者特征的比较。如表所示,在参与者的PSS-10平均分中,他们在年龄、性别、是否独生子女、是否班干部、临床实习时间、常住地和父母职业是否与医学有关等方面没有明显差异(p > 0.05)。此外,在选择护理专业的意愿方面,这一维度也有统计学意义(p < 0.05)。
Table 2. Comparison of demographic variables and PSS-10 score averages
表2. 人口统计学变量与PSS-10平均得分的比较
临床实习护生的焦虑程度分为:轻度焦虑、中度焦虑、重度焦虑。各自的得分情况见表3。SAS量表得分的平均值为56.68 (SD = 11.48)。参与本研究的大多数临床实习护生都有不同程度的焦虑(58.4%),包括轻度焦虑(36.3%; n = 41),中度焦虑(15.0%; n = 17),和重度焦虑(7.0%; n = 8)。
Table 3. SAS score distribution
表3. 焦虑评定量表得分
与临床实习护生的压力源有关的因素。护生实习压力量表包括六个纬度:工作性质、工作量、实习准备、人际关系、工作支持和学习与工作的冲突。六个纬度的分数与一般人口统计信息的统计结果见表4。具有统计学意义的部分被加粗。在对获得的六个维度得分和一般人口学信息的统计分析中,维度得分和一般人口学信息变量大多不具有统计学意义。其中,一般人口统计学变量对工作性质维度的得分没有显著影响。除工作性质外,选择护理专业的意愿对量表中所有五个维度的得分都有显著影响(F = 5.925, p < 0.05; F = 8.199, p < 0.05; F = 7.299, p < 0.05; F = 5.003, p < 0.05; F = 6.074, p < 0.05)。经事后比较发现选择护理专业的意愿中是否受到家长影响,成绩与个人兴趣的工作负荷维度得分是有统计学意义的(p = 0.026; 0.011, p < 0.05);在实习准备维度和人际关系得分方面,个人兴趣选择护理与家长影响、成绩调剂等选择护理是有统计学意义的(p = 0.007; 0.002, p < 0.05; p = 0.03; 0.022, p < 0.05);在工作支持与学习与工作冲突维度得分方面,个人兴趣选择护理专业与成绩调剂选择护理专业是有统计学意义的(p = 0.09; 0.004, p < 0.05)。独生子女对实习准备维度的得分有统计学上的显著影响(t = 2.273, p < 0.05)。同时,居住地对该维度的学习和工作之间的冲突得分也有统计学上的显著影响(t = 6.074, p < 0.05)。从图1中可以看出,6个维度的得分分布情况。工作支持、人际关系和工作量这三个维度在临床实习护生中的得分分布比较均匀。工作性质和学习与工作的冲突方面的得分差异较大,分布不均。表5显示了得分较高的前12个压力源。
4. 讨论
结果确定,大多数参与者是女性,其中大部分年龄超过20岁。其中一半以上的临床实习护生的临床护理时间不超过8个月,这与国家和政府严格执行的隔离政策是一致的。
本研究的目的是调查COVID-19期间临床实习护生的心理压力。结果显示,临床实习护生的压力水平为中等。这与(Aslan & Pekine, 2020)在COVID-19疫情期间的调查结果一致。我们的研究表明,学生在整个护理课程中确实经历了更多的心理压力健康问题。而临床实习的护生在进入临床实习时,突然接触到一个他们不了解、不熟悉的环境。这将使他们在第一次进入临床领域时产生一些心理压力。随着护生在大学生活中的学习和努力,他们的责任和各方的期望都在增加。因此,更多的临床实习护生可能会面临更大的压力(Yildirim & Terzioglu, 2021)。众所周知,护理专业是一个以女性为主的职业类别。然而,近几十年来,越来越多的男学生选择了护理专业,缩小了性别差距。因此,未来的研究重点可以转移到调查影响大样本男护生的心理压力和压力水平的因素上。我们的研究发现,临床实习护生选择护理专业的意愿会影响感知压力的得分。由于学习环境和人际环境的变化,临床实习护生正处于生理和心理的过渡阶段。护生进入临床实习阶段后将面临许多问题。如果临床实习护生对护理专业没有足够的了解和认知,不能适应和处理,会导致心理压力的产生。
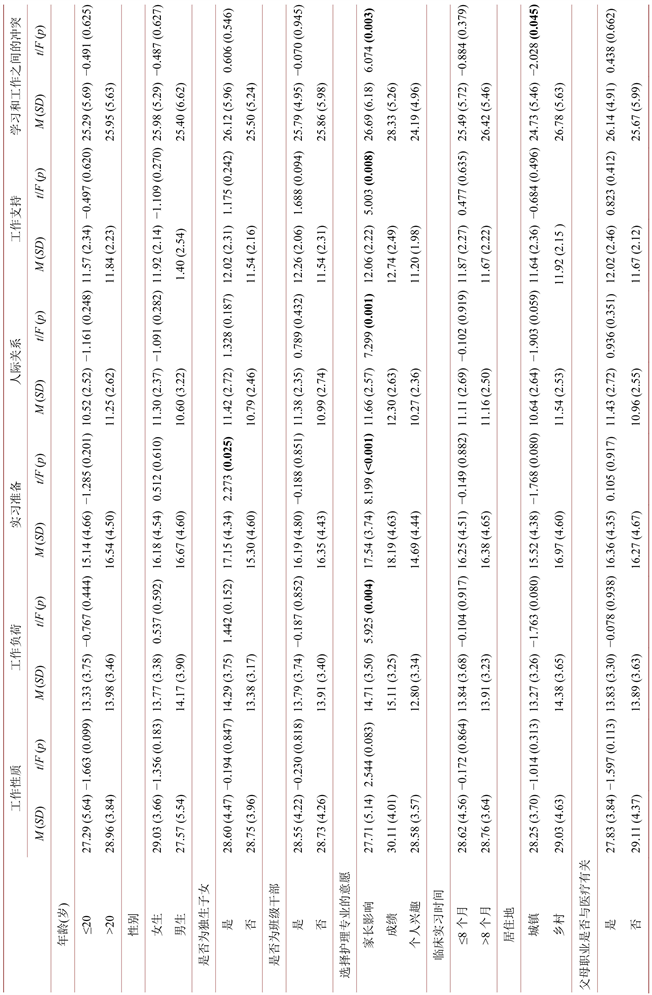
Table 4. Comparison of demographic variables and differences in scores on the 4 dimensions of the practice stress scale for nursing students
表4. 护士感知压力量表4个维度的人口统计学变量及得分差异的比较
Table 5. Top 12 stressors on the practice stress scale for nursing students
表5. 护生压力感知量表中的前12个压力源

Figure 1. Distribution of scores on the 4 dimensions of the practice stress scale for nursing students
COVID-19大流行对人们心理健康的损害已经显示出来(Lai et al., 2020)。本研究显示,66名学生(58.4%)有不同程度的焦虑,SAS量表的平均得分是51.68 (SD = 11.48),高于国家标准SAS得分29.78 (SD = 0.46)。这些结果表明,临床实习护生的焦虑水平较高。临床实习护生需要体验临床实习的环境,为成为一名真正的护士做准备,但他们需要面对越来越多的问题。例如,临床环境中所需要的批判性思维和决策技能、专业知识和基本技能练习都会引起他们的焦虑。由于缺乏关于COVID-19疫情的相关信息,导致临床实习护生对未来的就业和学术成就产生担忧(Son et al., 2020)。同时对COVID-19患者的入院流程了解不足和个人防护设备缺乏,护生更容易产生焦虑的心理问题,致不能胜任自己的工作(Mo et al., 2020)。
由于COVID-19的流行,护理工作的性质和方式发生了变化,对临床实习护生可能会产生潜在压力。根据压力心理学理论,COVID-19的流行可能是临床实习护生的主要压力来源(Main et al., 2011)。他们不仅要经历强大的工作量和工作强度,而且还要适应新的工作环境。我们的结果显示,在工作支持、人际关系和工作量这三个维度上,临床实习护生的得分分布比较平均。关于工作量,护士的工作量和任务量大是一个普遍现象。COVID-19的高度传染性导致了感染和疑似病例的增加,这无疑增加了护士的工作量,当然也会导致临床实习护生的心理压力。研究表明,社会资源支持可以缓解心理压力(Su & Guo, 2015)。在我们的研究中,临床实习护生报告说带教老师或护士长的批评是关于人际关系维度的压力源。护生与带教老师或护士长之间的负面互动最常被认为是导致护生临床压力的原因(Stubin, 2020)。这与本研究的结果一致。同样,本研究的结果显示,缺乏病人和家属的信任支持也会对临床实习护生的心理压力产生影响。
本研究的结果还显示,在工作性质、实习准备和学习与工作之间的冲突等维度上,得分分布不均。首先,在工作性质维度的9个项目中,女性和男性都表示压力较大的是照顾传染病患者。这可能是由于COVID-19的突然爆发,使他们暴露在一个完全未知的陌生环境中,缺乏与病毒相关的知识,缺乏个人防护用品,这将导致他们的心理压力。对未知事物的恐惧不仅会导致健康人的焦虑和心理压力,而且对可能已经有心理健康问题的人也会有越来越大的影响(Koh, 2020),这与我们的研究结果一致。在本研究中,还有其他压力源被临床实习护士报告为高分。它们分别是病人病情急剧变化或死亡时没有医务人员的情况进行护理操作,以及针刺伤。这可能都与临床实习护士学生在COVID-19大流行阶段对感染风险的恐惧和个人防护设备供应不足有关。这与之前的相关研究结果一致(Dai et al., 2020)。关于实习准备这一维度,关于将理论应用于实习的困难的条目也报告了高分。这主要取决于COVID-19期间从传统教学模式向在线虚拟教学模式的过渡。由于护理专业更依赖现场教学,临床实习护生很难适应这种虚拟教学方式,由此可能会产生负面影响(Bdair, 2021)。另一方面,在实习准备的维度上,报告的另一个压力来源是无法满足病人及其家属的情感需求。在COVID-19疫情的背景下,面对紧急情况,个人是否处于安全的环境中,将影响到人与人之间的社会距离(Xie et al., 2020)。由于在临床实习中,护生暴露在不安全的环境中,缺乏相应的知识和技能。这会使他们无法提供适当的情感需求。在本研究中,关于学习和工作冲突,临床实习护生报告了两个压力因素。第一,实习期间难以应对各种考试、评估和面试;第二,没有足够的时间和资源来学习,这与(Kaihlanen et al., 2018)等人的研究结果一致。更多的时候,临床实习护生会面临学习和工作的选择,无论如何选择,他们都要接受各种测试和面试。由于疫情的影响,他们的实习负担和工作量都很重。此外,他们无法寻找情感寄托,无法与同学和老师沟通信息。这也在(Hamadeh et al., 2021)等人中得到了验证。这些都将使临床实习护生没有时间和经验来应对各种学术和工作问题,从而导致焦虑和心理压力。
5. 局限性
在我们的研究中应该注意到几个局限性。本研究的主要局限性是样本量较小,而且本研究只在XX的一家医院进行,这可能限制了研究结果的普遍性和代表性。此外,本研究选取的研究对象中有很大一部分是女性,在当今的国情下,应该更加重视对临床男性研究对象的调查。此外,本研究使用的研究量表在流行病爆发等这种卫生紧急情况下不太适用。未来的研究应该尝试使用适合于疫情研究的量表。本研究的横断面研究设计允许部分了解COVID-19疫情的影响,限制了本研究推断因果关系的能力。因此,我们建议未来的研究应该进行更多的纵向研究设计,以调查COVID-19疫情对不同人群的心理健康和压力的长期影响。本研究采用问卷调查,缺乏可靠性。而我们建议在未来使用深度访谈,以了解更多与COVID-19疫情相关的心理健康问题和心理压力。
6. 结论
我们发现,临床实习护生在COVID-19大流行期间遇到了焦虑问题,而且大多数人处于轻度焦虑水平。关于感知压力,临床实习护生处于中等水平。密切关注临床实习护生的心理压力是COVID-19大流行期间的一个重要问题。到目前为止,中国在大流行的预防和控制方面已经取得了有效的成果;与此同时,世界上其他国家也在积极开展大流行的预防和控制工作。我们提供了一些有价值的信息来了解COVID-19大流行对临床实习护生心理压力的影响。然而,该流行病仍在反复出现,控制工作仍需继续。可见,未来的研究应关注该疫情对临床实习护生心理压力的长期影响。
致谢
我们要感谢所有参与本研究的受试者。
资金信息
山东省高等医学教育研究中心第九批教育研究规划课题(YJKT201901)资助。
相关性声明
本研究显示,临床实习护生在疫情爆发期间出现了不同程度的心理健康问题。需要相关医护人员高度重视,为这一人群提供完善的心理干预服务。需要对这一人群的各种心理健康问题进行有效管理,以减轻疫情对临床实习护生的心理伤害,帮助他们更好地应对当前和未来。
文章引用
耿文垚,杨富国,朱秀丽,韩 晶,杨秀玲,刘翠萍,刘 恒. 临床实习护生的心理健康是否受到了COVID-19疫情流行的影响?
Whether the Mental Health of Clinical Practice Nursing Students Has Been Affected by the COVID-19?[J]. 心理学进展, 2022, 12(06): 2169-2182. https://doi.org/10.12677/AP.2022.126258
参考文献
- 1. Abdulah, D. M., Mohammed, H. A., & Liamputtong, P. (2021). Experiences of Nurses amidst Giving Care to COVID-19 Patients in Clinical Settings in Iraqi Kurdistan: A Qualitative Descriptive Study. Journal of Clinical Nursing, 31, 294-308. https://doi.org/10.1111/jocn.15909
- 2. Aslan, H., & Pekince, H. (2020). Nursing Students’ Views on the COVID-19 Pandemic and Their Perceived Stress Levels. Perspectives in Psychiatric Care, 57, 695-701. https://doi.org/10.1111/ppc.12597
- 3. Badahdah, A., Khamis, F., Mahyijari, N., Balushi, M., Hatmi, H., Salmi, I., & Noomani, J. (2020). The Mental Health of Health Care Workers in Oman during The COVID-19 Pandemic. International Journal of Social Psychiatry, 67, 90-95. https://doi.org/10.1177/0020764020939596
- 4. Bagcchi, S. (2020). Stigma during the COVID-19 Pandemic. The Lancet Infectious Diseases, 20, 782. https://doi.org/10.1016/S1473-3099(20)30498-9
- 5. Bdair, I. A. (2021). Nursing Students’ and Faculty Members’ Perspectives about Online Learning during COVID-19 Pandemic: A Qualitative Study. Teaching and Learning in Nursing, 16, 220-226. https://doi.org/10.1016/j.teln.2021.02.008
- 6. Cao, W., Fang, Z., Hou, G., Han, M., Xu, X., Dong, J., & Zheng, J. (2020). The Psychological Impact of the COVID-19 Epidemic on College Students in China. Psychiatry Research, 287, Article ID: 112934. https://doi.org/10.1016/j.psychres.2020.112934
- 7. Chang, E. M., Hancock, K. M., Johnson, A., Daly, J., & Jackson, D. (2005). Role Stress in Nurses: Review of Related Factors and Strategies for Moving Forward. Nursing & Health Sciences, 7, 57-65. https://doi.org/10.1111/j.1442-2018.2005.00221.x
- 8. Chen, H., Sun, L., Du, Z., Zhao, L., & Wang, L. (2020). A Cross-Sectional Study of Mental Health Status and Self-Psycho- logical Adjustment in Nurses Who Supported Wuhan for Fighting against the COVID-19. Journal of Clinical Nursing, 29, 4161-4170. https://doi.org/10.1111/jocn.15444
- 9. Chew, N. W. S., Ngiam, J. N., Tan, B. Y., Tham, S., Tan, C. Y., Jing, M., & Sharma, V. K. (2020). Asian-Pacific Perspective on the Psychological Well-Being of Healthcare Workers during the Evolution of the COVID-19 Pandemic. BJP Open, 6, e116. https://doi.org/10.1192/bjo.2020.98
- 10. Cohen, S., Kamarck, T., & Mermelstein, R. (1983). A Global Measure of Perceived Stress. Journal of Health and Social Behavior, 24, 385-396. https://doi.org/10.2307/2136404
- 11. Dai, Y., Hu, G., Xiong, H., Qiu, H., & Yuan, X. (2020). Psychological Impact of the Coronavirus Disease 2019 (COVID-19) Outbreak on Healthcare Workers in China. https://doi.org/10.1101/2020.03.03.20030874
- 12. Deary, I. J., Watson, R., & Hogston, R. (2003). A Longitudinal Cohort Study of Burnout and Attrition in Nursing Students. Journal of Advanced Nursing, 43, 71-81. https://doi.org/10.1046/j.1365-2648.2003.02674.x
- 13. Deo, P. K., Budhathoki, S., Raut, J., Adhikari, B., & Shrestha, J. T. (2020). Factors Associated with Perceived Stress, Anxiety, Depression, Insomnia during COVID-19 Outbreak among Nursing Students.
- 14. Dragioti, E., Li, H., Tsitsas, G. et al. (2022). A Large-Scale Meta-Analytic Atlas of Mental Health Problems Prevalence during the COVID-19 Early Pandemic. Journal of Medical Virology, 94, 1935-1949. https://doi.org/10.1002/jmv.27549
- 15. Fitzgerald, A., & Konrad, S. (2021). Transition in Learning during COVID-19: Student Nurse Anxiety, Stress, and Resource Support. Nursing Forum, 56, 298-304. https://doi.org/10.1111/nuf.12547
- 16. Gallego, J. I., Campillo, M., Carrión, A., Balanza, S., Rodríguez-González-Moro, M. T., Simonelli-Muñoz, A. J., & Rivera, J. M. (2020). The COVID-19 Pandemic and Its Impact on Homebound Nursing Students. International Journal of Environmental Research and Public Health, 17, 7383. https://doi.org/10.3390/ijerph17207383
- 17. Hamadeh K. S., Garvey, L., Willetts, G., & Olasoji, M. (2021). Undergraduate Nursing Students’ Resilience, Challenges, and Supports during Corona Virus Pandemic. International Journal of Mental Health Nursing, 30, 1407-1416. https://doi.org/10.1111/inm.12896
- 18. Hamama, L., Marey S. I., Hamama R. Y., Nakad, B., & Asadi, A. (2021). Psychological Distress and Perceived Job Stressors among Hospital Nurses and Physicians during the COVID-19 Out-break. Journal of Advanced Nursing, 78, 1642-1652. https://doi.org/10.1111/jan.15041
- 19. Harries, A. J., Lee, C., Jones, L., Rodriguez, R. M., Davis, J. A., Boy-sen-Osborn, M., Kashima, K. J., Krane, N. K., Rae, G., Kman, N., Langsfeld, J. M., & Juarez, M. (2021). Effects of the COVID-19 Pandemic on Medical Students: A Multicenter Quantitative Study. BMC Medical Education, 21, 14. https://doi.org/10.1186/s12909-020-02462-1
- 20. Heymann, D. L., & Shindo, N. (2020). COVID-19: What Is Next for Public Health? The Lancet, 395, 542-545. https://doi.org/10.1016/S0140-6736(20)30374-3
- 21. Kaihlanen, A. M., Haavisto, E., Strandell, C., & Salminen, L. (2018). Facilitating the Transition from a Nursing Student to a Registered Nurse in the Final Clinical Practicum: A Scoping Literature Review. Scandinavian Journal of Caring Sciences, 32, 466-477. https://doi.org/10.1111/scs.12494
- 22. Koh, D. (2020). Occupational Risks for COVID-19 Infection. Occupational Medicine-Oxford, 70, 3-5. https://doi.org/10.1093/occmed/kqaa036
- 23. Labrague, L. J., McEnroe, D. M., Gloe, D., Thomas, L., Papathanasiou, I. V., & Tsaras, K. (2017). A Literature Review on Stress and Coping Strategies in Nursing Students. Journal of Mental Health, 26, 471-480. https://doi.org/10.1080/09638237.2016.1244721
- 24. Lai, J., Ma, S., Wang, Y., Cai, Z., Hu, J., Wei, N., & Hu, S. (2020). Factors Associated with Mental Health Outcomes among Health Care Workers Exposed to Coronavirus Disease 2019. JAMA Network Open, 3, e203976. https://doi.org/10.1001/jamanetworkopen.2020.3976
- 25. Lee, S. M., Kang, W. S., Cho, A., Kim, T., & Park, J. K. (2018). Psychological Impact of the 2015 MERS Outbreak on Hospital Workers and Quarantined Hemodialysis Patients. Comprehensive Psychiatry, 87, 123-127. https://doi.org/10.1016/j.comppsych.2018.10.003
- 26. Main, A., Zhou, Q., Ma, Y., Luecken, L. J., & Liu, X. (2011). Relations of SARS-Related Stressors and Coping to Chinese College Students’ Psychological Adjustment during the 2003 Beijing SARS Epidemic. Journal of Counseling Psychology, 58, 410-423. https://doi.org/10.1037/a0023632
- 27. Majrashi, A., Khalil, A., Nagshabandi, E. A., & Majrashi, A. (2021). Stressors and Coping Strategies among Nursing Students during the COVID-19 Pandemic: Scoping Review. Nursing Reports, 11, 444-459. https://doi.org/10.3390/nursrep11020042
- 28. Meo, S. A., Abukhalaf, D. A. A., Alomar, A. A., Sattar, K., & Klonoff, D. C. (2020). COVID-19 Pandemic: Impact of Quarantine on Medical Students’ Mental Wellbeing and Learning Behaviors. Pakistan Journal of Medical Sciences, 36, S43-S48. https://doi.org/10.12669/pjms.36.COVID19-S4.2809
- 29. Mo, Y., Deng, L., Zhang, L., Lang, Q., Pang, H., Liao, C., & Huang, H. (2020). Anxiety of Nurses to Support Wuhan in Fighting against COVID-19 Epidemic and Its Correlation with Work Stress and Self-Efficacy. Journal of Clinical Nursing, 30, 397-405. https://doi.org/10.1111/jocn.15549
- 30. Murat, M., Köse, S., & Savaşer, S. (2021). Determination of Stress, Depression and Burnout Levels of Front-Line Nurses during the COVID-19 Pandemic. International Journal of Mental Health Nursing, 30, 533-543. https://doi.org/10.1111/inm.12818
- 31. Shen, Y., Zhan, Y., Zheng, H., Liu, H., Wan, Y., & Zhou, W. (2021). Anxiety and Its Association with Perceived Stress and Insomnia among Nurses Fighting against COVID-19 in Wuhan: A Cross-Sectional Survey. Journal of Clinical Nursing, 30, 2654-2664. https://doi.org/10.1111/jocn.15678
- 32. Sheu, S., Lin, H. S., & Hwang, S. L. (2002). Perceived Stress and Physio-psycho-social Status of Nursing Students during Their Initial Period of Clinical Practice: The Effect of Coping Behaviors. International Journal of Nursing Studies, 39, 165-175. https://doi.org/10.1016/S0020-7489(01)00016-5
- 33. Shi, L., Lu, Z., Que, J., Huang, X., Liu, L., Ran, M., & Lu, L. (2020). Prevalence of and Risk Factors Associated with Mental Health Symptoms among the General Population in China during the Coronavirus Disease 2019 Pandemic. JAMA Network Open, 3, e2014053. https://doi.org/10.1001/jamanetworkopen.2020.14053
- 34. Son, C., Hegde, S., Smith, A., Wang, X., & Sasangohar, F. (2020). Effects of COVID-19 on College Students’ Mental Health in the United States: Interview Survey Study. Journal of Medical Internet Research, 22, e21279. https://doi.org/10.2196/21279
- 35. Stubin, C. (2020). Clinical Stress among Undergraduate Nursing Students: Perceptions of Clinical Nursing Faculty. International Journal of Nursing Education Scholarship, 17, Article ID: 20190111. https://doi.org/10.1515/ijnes-2019-0111
- 36. Su, Q., & Guo, L. (2015). Relationship between Psychological Elasticity, Work Stress and Social Support of Clinical Female Nurses. Occupational Medicine-Oxford, 42, 55-58.
- 37. Tong, V., & Epeneter, B. J. (2018). A Comparative Study of Newly Licensed Registered Nurses’ Stressors: 2003 and 2015. Journal of Continuing Education in Nursing, 49, 132-140. https://doi.org/10.3928/00220124-20180219-08
- 38. Usher, K., Jackson, D., Durkin, J., Gyamfi, N., & Bhullar, N. (2020). Pandemic-Related Behaviors and Psychological Outcomes; A Rapid Literature Review to Explain COVID-19 Behaviors. International Journal of Mental Health Nursing, 29, 1018-1034. https://doi.org/10.1111/inm.12790
- 39. World Health Organization (2020a). Coronavirus Disease (COVID-19). Geneva. https://www.who.int/emergencies/diseases/novel-coronavirus-2019/question-and-answers-hub/q-a-detail/coronavirus-disease-covid-19
- 40. World Health Organization (2020b). COVID-19 Strategy Update—14 April 2020. Geneva. https://www.who.int/publications/i/item/covid-19-strategy-update---14-april-2020
- 41. Xie, K., Liang, B., Dulebenets, M. A., & Mei, Y. (2020). The Impact of Risk Perception on Social Distancing during the COVID-19 Pandemic in China. International Journal of Environmental Research and Public Health, 17, 6256. https://doi.org/10.3390/ijerph17176256
- 42. Ye, W., Ye, X., Liu, Y., Liu, Q., Vafaei, S., Gao, Y., & Zhan, C. (2020). Effect of the Novel Coronavirus Pneumonia Pandemic on Medical Students’ Psychological Stress and Its Influencing Factors. Frontiers in Psychology, 11, Article ID: 548506. https://doi.org/10.3389/fpsyg.2020.548506
- 43. Yildirim, S., & Terzioglu, F. (2021). Nursing Students’ Perceived Stress: Interaction with Emotional Intelligence and Self-Leadership. Perspectives in Psychiatric Care, 1-7. https://doi.org/10.1111/ppc.12871
- 44. Zeng, Y., Wang, G., Xie, C., Hu, X., & Reinhardt, J. D. (2019). Prevalence and Correlates of Depression, Anxiety and Symptoms of Stress in Vocational College Nursing Students from Sichuan, China: A Cross-Sectional Study. Psychology Health & Medicine, 24, 798-811. https://doi.org/10.1080/13548506.2019.1574358
- 45. Zhang, L., Qi, H., Wang, L., Wang, F., Huang, J., Li, F., & Zhang, Z. (2021). Effects of the COVID-19 Pandemic on Acute Stress Disorder and Career Planning among Healthcare Students. International Journal of Mental Health Nursing, 30, 907-916. https://doi.org/10.1111/inm.12839
- 46. Zhu, Y., Wang, H., & Wang, A. (2021). An Evaluation of Mental Health and Emotion Regulation Experienced by Undergraduate Nursing Students in China during the COVID-19 Pandemic: A Cross-Sectional Study. International Journal of Mental Health Nursing, 30, 1160-1169. https://doi.org/10.1111/inm.12867
- 47. Zung, W. W. (1971). A Rating Instrument for Anxiety Disorders. Psychosomatics, 12, 371-379. https://doi.org/10.1016/S0033-3182(71)71479-0
附录
Strengthening the reporting of observational studies in epidemiology
