Advances in Clinical Medicine
Vol.
10
No.
03
(
2020
), Article ID:
34803
,
7
pages
10.12677/ACM.2020.103069
The Clinical Observation of the Treatment of Refractory Nosebleeds Was Performed by the Nasal-Endoscopic Low-Temperature Plasma Sphenopalatine Artery Interruption or the Maxillary Artery Interventional Embolization
Xuefeng Liu, Li Li, Mengsheng Yang*, Xiaolong Yang, Xudong Wei, Jian He
Department of Otolaryngology Head and Neck Surgery, Gansu Provincial Hospital, Lanzhou Gansu

Received: Mar. 5th, 2020; accepted: Mar. 20th, 2020; published: Mar. 27th, 2020

ABSTRACT
Objective: To explore whether there is a clinical choice standard for refractory nosebleeds by endoscopic plasma sphenopalatine artery interruption or maxillary artery interventional embolization. Methods: To choose the total 74 cases of refractory nasal bleeding that were treated by the low temperature plasma endoscopic sphenopalatine palatal artery interruption or maxillary artery interventional embolization in our hospital, it was analyzed retrospectively that pain, the quality of life scale (SP-36) score, operation duration, hospitalization expenses, the incidence of serious complications and one-time cure rate in the two groups of cases. Results: There was no significant difference in the duration of operation and the one-time cure rate between the two groups. The incidence of head and nose pain, hospitalization cost and serious complications was significantly higher in the interventional group than in the endoscopic group. The quality of life score of the endoscopic group was significantly higher than that of the interventional group. Conclusion: Endoscopic plasma sphenopalatine artery occlusion and maxillary artery embolization are effective alternatives for the treatment of refractory epistaxis. The priority gradient should be equal, and the choice should be individualized according to the individual state of an illness. Nasal endoscopic surgery is more accurate and interventional surgery is more minimally invasive.
Keywords:Nosebleed, Endoscopic Surgery, Sphenopalatine Artery Interruption, Maxillary Artery Interventional Embolization

鼻内镜下蝶腭动脉阻断术与上颌动脉栓塞术治疗难治性鼻出血的临床抉择
刘雪峰,李丽,杨蒙生*,杨小龙,卫旭东,何健
甘肃省人民医院耳鼻咽喉头颈外科学,甘肃 兰州

收稿日期:2020年3月5日;录用日期:2020年3月20日;发布日期:2020年3月27日

摘 要
目的:探讨应用鼻内镜下低温等离子蝶腭动脉阻断术与上颌动脉介入栓塞术治疗难治性鼻出血是否具有临床抉择标准。方法:选择我院住院病例中的采用鼻内镜下低温等离子蝶腭动脉阻断术与上颌动脉介入栓塞术治疗的难治性鼻出血病例共74例,采用回顾性分析的方法调研两组病例头鼻疼痛、生活质量(SF-36量表)评分、手术持续时间、住院费用、严重并发症发生率及一次性治愈率的差别。结果:两组患者手术持续时间、一次性治愈率均无显著性差异;头鼻疼痛、住院费用、严重并发症发生率介入组显著高于内镜组;生活质量评分内镜组显著高于介入组。结论:鼻内镜下低温等离子蝶腭动脉阻断术与上颌动脉介入栓塞术均为治疗难治性鼻出血的有效可选方案,优先梯度上应处于平等地位,应依据患者个体情况个体化选择。鼻内镜手术更精准,介入手术更微创。
关键词 :鼻出血,鼻内镜手术,蝶腭动脉阻断术,上颌动脉介入栓塞术

Copyright © 2020 by author(s) and Hans Publishers Inc.
This work is licensed under the Creative Commons Attribution International License (CC BY 4.0).
http://creativecommons.org/licenses/by/4.0/


1. 引言
鼻出血是耳鼻咽喉头颈外科常见病之一。近40年来随着内窥镜技术的临床应用,鼻出血的治疗也逐渐向着精准化治疗转变。在鼻内窥镜下可以发现绝大部分鼻出血的出血点及责任血管,对于出血部位的精准化操作也使手术更加微创化,临床取得了肯定的疗效 [1]。所谓的难治性鼻出血指经常规规范的鼻腔填塞治疗后仍不能控制的反复性鼻腔出血 [2]。对于此类鼻出血临床上常采用鼻内镜下蝶腭动脉阻断术或上颌动脉介入血管栓塞术治疗。2015年鼻出血诊断及治疗指南(草案) [3] 指出在治疗难治性鼻出血时鼻内镜下血管电凝术要优先于上颌动脉栓塞术。但笔者在临床中发现大部分病例对上述两种治疗方案存在交叉的手术适应症,甚至比如除鼻腔纤维血管瘤,鼻咽癌,造影剂过敏,血管畸形等特殊情况外上颌动脉栓塞术反倒要优于鼻内镜下血管电凝术。本研究既对我院诊断为难治性鼻出血的病例,回顾性对比分析鼻内镜下蝶腭动脉阻断探查术与上颌动脉介入栓塞术,为临床难治性鼻出血的治疗方案选择提供参考。
2. 资料和方法
2.1. 病例资料
选取我院2016年7月~2019年01月在耳鼻咽喉头颈外科诊断难治性鼻出血收住入院并应用鼻内镜下蝶腭动脉阻断探查术或者上颌动脉介入栓塞术的病例共74例,其中鼻内镜下蝶腭动脉阻断探查术(以下简称内镜组) 40例,上颌动脉介入栓塞术(以下简称介入组) 34例。其中男性46例,女性28例,年龄21~76岁,平均年龄46 ± 12岁,其中伴高血压者26例,伴肺心病者4例,伴糖尿病者15例,伴鼻部外伤者6例,伴支气管哮喘者4例,血小板减少症者2例。将所有病例的一般资料录入统计软件中处理结果显示组间差异显著性无统计学意义(P > 0.05)。同时该研究申请通过了我院伦理委员会的许可。
2.2. 纳入和排除标准
2.2.1. 纳入标准
病例均符合1) 反复鼻出血,前期经前、后鼻孔填塞后仍不能控制者;2) 年龄18~80岁,以难治性鼻出血收住入院后拟定手术者;3) 入院后予以鼻内镜手术或上颌动脉介入栓塞术治疗鼻出血的病例。
2.2.2. 排除标准
1) 排除血液恶性疾病,血管源性鼻腔肿瘤出血,鼻腔严重畸形病例;2) 排除严重心脑血管等全身疾病而不能耐受手术者;3) 患者入院后强烈干扰治疗导致影响医生抉择手术方案的病例。
2.3. 方法
对所有病人回顾性随访。对两组病例头鼻疼痛、生活质量(SF-36量表)评分、手术持续时间、住院费用、严重并发症发生率及一次性治愈率的差别进行统计并分析。
2.3.1. 蝶腭动脉阻断探查术
患者取12˚斜坡卧位,循序性边抽取鼻腔填塞物边用2%丁卡因付肾棉面片鼻腔局部麻醉(或者全麻)。麻醉满意后,常规外移中鼻甲及内移下鼻甲分别探查嗅裂区、中、下鼻道及鼻中隔粘膜面等常见出血点,如有明确出了点则予以等离子局部处理。对于少部分嗅裂区暴露困难的病例,经探查其他区域无明确出血点后可行前、后组筛窦开放后再外移中鼻甲充分暴露嗅裂区探查。然后于中鼻甲尾端外侧1 cm处做一弧形粘膜切口,深达骨质,暴露出腭骨垂直板表面向内后分离暴露筛嵴及蝶腭切迹(见图1),咬除遮挡蝶腭孔的筛嵴后完整暴露蝶腭孔,用等离子刀沿蝶腭孔近端凝固蝶腭孔的血管丛后离近端1~2 mm的远端切断所有通过蝶腭孔的血管,达到360˚环化蝶腭孔,以确保蝶腭动脉及其分支完全阻断(见图2),粘骨膜瓣复位,鼻腔应用明胶海绵选择性精准填塞。
2.3.2. 对上颌动脉介入栓塞术
患者采用局麻下Seldinger技术经皮股动脉穿刺,将导管插入患侧上颌动脉,造影明确责任血管后用明胶海绵进行栓塞治疗,术后再次造影明确栓塞效果,术毕。常规术后平卧位并制动3天,观察生命体征。
3. 观察指标
头鼻疼痛度、生活质量(SF-36量表)评分、手术持续时间、住院费用、一次性治愈率及严重并发症发生率(失明,脑梗塞,肺栓塞,张口困难,严重头痛等)。
头鼻疼痛度采用视觉模拟量化表 [1] (visual analogue scale. VAS):采用0~10评分法。生活质量评分:采用SF-36量表评分 [2],该量表包含36个项目,分四个评价方面(躯体功能,心理状态,生活能力,社会职能),评分满分为100分,评分越高说明生活质量越好。
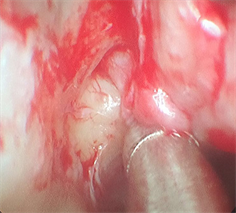
Figure 1. Sphenoid palatal foramen and its internal vascular plexus exposed under nasal endoscopy
图1. 鼻内镜下暴露蝶腭孔及其内血管丛

Figure 2. Sphenoid palatal artery plexus was severed
图2. 切断蝶腭动脉血管丛
4. 统计学分析
采用SPSS13.0统计软件包进行数据分析,计量资料用( )及等级计数资料用(n)来表示,两组间比较采用T检验,计数资料用(n)来表示,两组比较采用χ2检验,上述统计分析均采用α = 0.05的检验水准,P < 0.05表示差异有统计学意义,P > 0.05表示差异不具有统计学意义。
5. 结果
从表1中可以看出:两组患者手术持续时间、一次性治愈率均无显著性差异(P > 0.05)。而头鼻疼痛、住院费用、严重并发症发生率介入组显著高于内镜组(P < 0.05),生活质量(SF-36)评分内镜组显著优于介入组(P < 0.05),差异具有统计学意义。
Table 1. Comparison of postoperative clinical observation items between the two groups
表1. 两组术后临床观察项目比较
注:1:T = 11.175,P < 0.05;2:T = 3.047,P < 0.05;3:χ2 = 0.206,P > 0.05;4:T = 0.651,P > 0.05;5:T = 4.689,P < 0.05;6:χ2 = 2.495,P < 0.05。
Table 2. Comparison of clinical efficacy between the two groups
表2. 两组临床疗效比较
注:χ2 = 0.1215,P > 0.05。
表2显示出两组患者临床疗效差异无统计学意义,提示两组治疗方案从治疗有效率方面无明显差异。
6. 结论
1) 内镜组与介入组比较,两组患者手术持续时间、一次性治愈率均差异无统计学意义;说明对于难治性鼻出血的手术治疗及一次性手术疗效方面两组并无显著差异。但是头鼻疼痛、住院费用、严重并发症发生率介入组显著高于内镜组;生活质量评分内镜组显著高于介入组,差异有统计学意义。内镜组未出现影响生活质量的危重并发症,而介入组1例出现肺梗塞死亡,1例出现左眼失明,1例脑栓塞引起偏瘫,1例反复发作性搏动性头痛。说明手术的风险方面,介入组的治疗风险率相对较内镜组大,但发生率低,且严重并发症均发生于开展该手术的早期。
2) 从临床治疗有效率分析,内镜组治疗总有效率95.0%,介入组为94.1%,经统计分析P > 0.05,差异无统计学意义。鼻内镜下低温等离子蝶腭动脉阻断探查术与上颌动脉介入栓塞术均为难治性鼻出血的有效治疗方案。对于鼻科医生而言,鼻科医生在两者疗效相差不大的情况下更趋向于鼻内镜治疗。而由于介入手术的微创操作,介入科医生则更趋向于介入治疗。
7. 讨论
近年来随着社会发展,医学的治疗逐渐向微创、无痛、精细化方向深化。对于难治性鼻出血的治疗,也逐渐从后鼻道栓塞、颈外动脉结扎等传统方法向鼻内镜下精准手术,介入微创手术等方面拓展。尤其今年来随着等离子技术的普及,联合鼻内镜下精准定位,使得难治性鼻出血的微创、无痛、精细化操作成为鼻科迫切要求。本研究总结了近数年来针对难治性鼻出血我院开展鼻内镜下低温等离子蝶腭动脉阻断探查术与上颌动脉介入栓塞术的情况如图3,可以看出随着今年来鼻内镜技术推广,由耳鼻喉科医生操作的鼻内镜下蝶腭动脉阻断探查术逐渐成为难治性鼻出血的主流方式。同时由于存在患者不耐受手术,鼻腔重度粘膜糜烂,鼻腔血管瘤,鼻咽癌,动脉瘤及医生鼻内镜手术水平的限制等诸多疾病的复杂性,上颌动脉介入栓塞术也是难治性鼻出血的重要手段。同时两者在很多病例中存在交叉适应症,这时往往依赖于鼻科医生自身的倾向性选择手术方案。

Figure 3. Distribution of surgical number between the endoscopic group and the interventional group from 2016 to 2018
图3. 2016年~2018年内镜组与介入组手术量的分布
鼻腔血供即可能来源于颈外动脉系统,也可能来源于颈内动脉系统,且鼻腔内还有诸多交通支血管的存在,因此在处理鼻出血时,距离出血点位置越近,治疗的成功率也越高 [3]。Babin等 [4] 通过解剖证实蝶腭动脉是鼻腔主要的供应血管,尤其是在鼻腔的后部,甚至认为其供应范围可以达到鼻腔黏膜面积的90%左右。但也有解剖学研究指出即使是来源于颈外动脉系统的鼻出血也有可能来源于咽升动脉 [5]。本研究中上颌动脉介入栓塞术可有效的治疗难治性鼻出血,与其解剖结构有着密不可分的关系。但介入组病例在介入栓塞手术后往往需要继续维持鼻腔填塞至少24小时,防止介入栓塞非责任血管的可能。同时介入手术器械属一次性耗材,所以在术后头鼻疼痛及住院平均费用上均较内镜组高。本研究中介入组出现了数例严重并发症,分析析原因可能还是与解剖相关。上颌动脉是颈外动脉两终支之一,其分支有:耳深动脉,下牙槽动脉,脑膜中动脉,上牙槽后动脉,腭降动脉,蝶腭动脉,眶下动脉。介入要求栓塞责任血管尽量靠近鼻腔分支,但难免介入殃及其余相关分支,引发相应并发症。同时还可能存在交通血管、血管变异等情况,也与并发症的发生相关。本研究中出现2例眼动脉来源于颈外动脉的情况,其第1例行上颌动脉介入后发生失明,考虑与介入时栓塞物反流于眼动脉相关。第2例鉴于前例经验终止手术转行鼻内镜蝶腭动脉阻断术。近期我科又发现此类解剖畸形2例,改良予以弹簧圈栓塞后未出现严重并发症,但未统计在病例中。
本研究中内镜组在鼻腔收缩清理等前期工作中,按照鼻出血常见部位同期探查鼻腔,对可疑或明确的出血点 [6] 用等离子同期止血处理。这意味着对于极少数颈内动脉系统来源的鼻出血同期处理的可能,这点是上颌动脉栓塞术不具备的。然后再行蝶腭动脉阻断术,将鼻腔内靠近出血点责任血管的阻断,防止出血点的再次破裂,往往能起到根源性治疗的作用。等离子的应用提供了干净的手术创面的同时,其低温,切凝一体化功能能够有效帮助暴露视野,分辨解剖标志及蝶腭动脉及其分支,为手术提供更充分的保障 [7]。所以蝶腭动脉阻断探查术能够有效的治疗难治性鼻出血。本组研究中的难治性鼻出血中,经过充分麻醉及收缩鼻腔粘膜后,大部分病例可在鼻内窥镜下找到前鼻镜不易窥及隐蔽的出血点。因鼻中隔偏曲,鼻腔结构变异等原因遮挡了出血部位的可同期行相关手术矫正。部分病例在探查嗅裂区时将中鼻甲外移后仍暴露困难,经前后组筛窦开放后再次外移中鼻甲后方可清楚暴露嗅裂内结构。常见的出血点为鼻中隔嗅裂区,上鼻道蝶筛隐窝部,下鼻道后穹窿部,上颌窦囟门附近等处的出血 [8]。本研究中即使在内镜中明确了出血点,在等离子处理出血点后同期也需行蝶腭动脉阻断术,以期达到对出血点血管减压作用,防止再次破裂出血。但同时我们也需正视鼻科手术医生鼻内镜操作经验及技巧的差异,其也是决定难治性鼻出血手术疗效重要的影响因素。有时责任出血血管未找到反而造成新的血管出血,增加治疗的难度。
蝶腭动脉阻断术本身也是对血管的有创操作,术后有继发大出血的可能 [9]。要避免此类并发症的发生,笔者认为需注重两点,其一,等离子对蝶腭动脉断端的处理,在暴露出蝶腭孔后,等离子需就近蝶腭孔缘先凝固责任血管,然后再稍远端1~2 mm处切断血管,同时边凝边切,先凝后切的方法操作。其二,皮瓣制作很重要,术后需用皮瓣覆盖住蝶腭孔,并固定好。推荐中鼻甲后端粘膜瓣是个很好的选择。其三:对蝶腭孔区及出血点区精准的软填塞很重,术后填塞不要过大,过大会障碍静脉回流,反而不利于粘膜愈合。如条件允许建议生物胶粘附固定。
本研究中从患者术后生活质量评分及术后严重并发症发生率上分析,内镜组要明显优于介入组。这可能与上颌动脉介入栓塞术存在一定盲目性相关。随着介入技术及材料的不断改进,诸如此类并发症越来越少,但潜在的严重并发症在目前医疗行为中是不得不考虑的因素,同时又涉及多学科联合,给治疗带来一定的不便利。而相对而言,鼻出血一般都是首选就诊于鼻科,而鼻内镜下蝶腭动脉阻断探查术不仅显示出耳鼻咽喉头颈外科治疗鼻出血的治疗特色,同时也可有效避免了严重的、致命性的并发症。随着鼻内窥镜技术不断的拓展、进步,大部分鼻科医生更倾向于鼻内镜手术的治疗。但每种治疗方式毕竟都有其绝对的适应症,尤其对于血管源性的肿瘤性鼻出血,全身衰竭的患者,不能耐受全麻手术的患者等等上颌动脉介入栓塞术的优越性便显得不言而语 [10]。所以针对鼻出血的患者,我们提倡阶梯化治疗方案 [3]。而对于难治性鼻出血,这种阶梯化治疗就具有明显漏洞,鼻内镜手术和上颌动脉栓塞术各具优势 [11],需要根据患者个体化病情,同梯度考虑。
综上所述,上颌动脉介入栓塞术及鼻内镜下蝶腭动脉阻断探查术作为难治性鼻出血的治疗方案均具有绝对的手术适应症,但同时两者也具有交叉手术适应症。应用鼻内窥镜手术可精准的处理出血点,而上颌动脉栓塞术则更微创化。两者相辅亦相成。所以临床上应根据病人具体的病情予以个体化治疗方案,而不是局限于指南 [3] 中规定的治疗优先顺序的选择,两者具有同等阶梯水平的地位。
文章引用
刘雪峰,李 丽,杨蒙生,杨小龙,卫旭东,何 健. 鼻内镜下蝶腭动脉阻断术与上颌动脉栓塞术治疗难治性鼻出血的临床抉择
The ClinicalObservation of the Treatment of Refractory Nosebleeds Was Performed by the Nasal-Endoscopic Low-Temperature Plasma Sphenopalatine Artery Interruption or the Maxillary Artery Interventional Embolization[J]. 临床医学进展, 2020, 10(03): 436-442. https://doi.org/10.12677/ACM.2020.103069
参考文献
- 1. 陈禹潭, 曹金红, 梁耕田, 等. 慢性鼻-鼻窦炎伴鼻息肉患者主客观评分的相关性分析[J]. 中华耳鼻咽喉头颈外科杂志, 2013, 48(4): 335-336.
- 2. 方积乾, 万崇华, 史明丽, 等. 生活质量研究概况与测定量表[J]. 现代康复, 2000, 4(8): 1123-1133.
- 3. 中华耳鼻咽喉头颈外科杂志编辑委员会鼻科组. 鼻出血诊断及治疗指南(草案) [J]. 中华耳鼻咽喉头颈外科杂志, 2015, 50(4): 265-267.
- 4. Alvernia, J.E., Hidalgo, J., Sindou, M.P., et al. (2017) The Maxillary Artery and Its Variants: An Anatomical Study with Neurosurgical Applications. Acta Neurochirurgica, 159, 1-10. https://doi.org/10.1007/s00701-017-3092-5
- 5. Babin, E., Moreau, S., Goullet De Rugy, et al. (2003) An-atomic Variations of the Arteries of the Nasal Fossa. Otolaryngology-Head and Neck Surgery, 128, 236-239. https://doi.org/10.1067/mhn.2003.84
- 6. 华顺德, 杨少春, 黄骏, 等. 基于鼻内带蒂组织瓣蝶腭动脉的解剖研究[J]. 中国临床解剖学杂志, 2017, 35(4): 367-370.
- 7. 杨钦泰, 邓慧仪, 王玮豪, 等. 难治性鼻出血隐匿出血部位的分布和治疗[J]. 中国耳鼻咽喉头颈外科, 2016, 23(10): 602-605.
- 8. 王枉, 赵玉林. 872例鼻出血的临床分析及低温等离子的应用[J]. 临床耳鼻咽喉头颈外科杂志, 2016(23): 1888-1891.
- 9. 廖剑绚, 陈祖尧. 鼻内镜下高血压患者难治性鼻出血部位分析及临床应用[J]. 中国内镜杂志, 2015, 21(5): 540-543.
- 10. 张维天, 王磊, 于栋祯, 等. 鼻内镜下蝶腭动脉电凝术治疗顽固性鼻出血[J]. 临床耳鼻咽喉头颈外科杂志, 2009, 23(8): 343-345.
- 11. 何承诚, 司勇锋, 余雷, 等. 鼻咽癌治疗后鼻咽大出血出血部位的判定及治疗[J]. 中华耳鼻咽喉头颈外科杂志, 2012, 47(3):191-195.
